Малиновская В.В., Тимина В.П., Мазанкова Л.Н3, Чеботарева Т.А.
ФГБУ НИИ эпидемиологии и микробиологии им. Н.Ф. Гамалеи,
Институт Аллергологии и Клинической Иммунологии (ИАКИ) негосударственный научный медицинский центр,
ГБОУ ДПО Российская медицинская академия последипломного образования Минздрава России.
Острые респираторные инфекции (ОРИ), а в их числе и грипп, являются одной из актуальных проблем педиатрии, т.к. занимают ведущее место в инфекционной заболеваемости детей (70-80%) и нередко сопровождаются возникновением тяжелых синдромов (синдром крупа, бронхообструктивный синдром, нейротоксикоз, судорожный синдром и др.) и осложнений, которые определяют тяжесть и исход заболевания. Кроме этого, рекуррентные ОРИ и возможность длительной персистенции респираторных возбудителей на фоне возрастных особенностей иммунитета играют важную роль в формировании хронических бронхо-легочных заболеваний, оказывая тем самым отрицательное влияние на последующее развитие детей и требуя дополнительных экономических затрат в лечении отдаленных неблагоприятных исходов [1, 2].
Среди возрастных особенностей иммунитета, способствующих высокой восприимчивости детей к респираторным вирусам и частым респираторным инфекциям, следует отметить сниженную продукцию интерферонов и других интерлейкинов; преобладание синтеза «раннего» интерферона у детей в периоде новорожденности, отличающегося физико-химическими, биологическими свойствами и характеризующегося низким уровнем противовирусной активности; относительную незрелость макрофагально-фагоцитарного звена, склонность к незавершенному фагоцитозу; низкую цитотоксичность CD8+-клеток и естественных киллеров (CD16+-клеток); отсроченный синтез антител и сниженную концентрацию отдельных классов иммуноглобулинов (особенно IgA) [3, 4]. Наряду с этим, изучение причин неблагоприятного течения и исходов некоторых вирусных инфекций (грипп, герпесвирусные инфекции, вирусные гепатиты) установило важную роль угнетения системы интерферонов и функциональной активности указанных факторов врожденного и адаптивного иммунитета, развивающиеся и/или углубляющиеся в ходе противоинфекционной защиты [5, 6]. На выраженность и длительность возникновения указанных изменений в иммунитете детей при инфекционных заболеваниях оказывают влияние не только возраст, но и состояние преморбидного фона, экологические условия проживания и пр. [7].
Уточнение вопросов клинического значения особенностей состояния системы интерферонов в динамике ОРИ у детей разного возраста, взаимодействия интерфероногенеза с показателями иммунитета и рационального выбора тактики применения интерферонсодержащего препарата в терапии самой распространенной группы инфекционных болезней способствует улучшению результатов лечения. В представленной работе мы обобщаем результаты собственных многолетних исследований, посвященных изучению проблемы иммунопатогенеза острых респираторных инфекций у детей.
Материалы и методы
Рандомизированные двойные слепые плацебоконтролируемые исследования (2 протокола) проводились с 1998 по 2010 гг. в периоды ежегодных сезонных подъемов заболеваемости ОРИ на базе Тушинской детской городской больницы г. Москвы (главный врач – д.м.н. профессор Османов И.М). Критерии включения: возраст пациента от 1 года до 14 лет, диагноз ОРИ, продолжительность заболевания не более 2-х суток, отсутствие указаний на противовирусную и/или иммуномодулирующую терапию, подписанное добровольное информированное согласие законного представителя ребенка. Всего проведено обследование 277 больных.
Для этиологической расшифровки диагноза применяли метод твердофазного иммуноферментного анализа индикации и идентификации вирусных антигенов и специфических антител в сыворотке крови больных и метод ПЦР. Обработку проб смывов со слизистой носа проводили с использованием наборов пробоподготовки «Проба-НК» производства фирмы «ДНК-Технология». Амплификаию и детекцию вирусной ДНК проводили с использованием интеркалирующего красителя SYBR-green на амплификаторе для проведения ПЦР в реальном времени ICycler IQ фирмы «Bio-Rad» (США). Этиологическая структура ОРИ была представлена ведущими респираторными вирусами – вирусом гриппа, парагриппа, аденовирусом и др. В среднем частота регистрации гриппа как моноинфекции или смешанной с другими возбудителями инфекции по группам составила 51,1% случаев.
Пациенты поступали в стационар с жалобами на фебрильную лихорадку, плохое самочувствие и головную боль у старших детей; беспокойство, нарушение ритма сна, бледность, отказ от еды у детей младшего возраста. У всех больных отмечался респираторный синдром: заложенность носа до выраженного ринита, кашель, хрипы в легких. У 57% больных отмечалась клиника крупа I-II, II степени, практически у всех отмечался бронхит разной степени выраженности. У 23,7% больных состояние было тяжелым.
Наряду с клинической оценкой больным проводилось иммунологическое обследование: определяли интерфероновый (ИФН) статус, параметры иммунного статуса. Исследование ИФН-статуса проводилось всем больным в 1-2, 3-4 и 6-8-й дни болезни и включало определение противовирусной активности сыворотки (концентрация интерферонов первого типа в сыворотке крови, преимущественно ?-ИФН), а также способности лейкоцитов к продукции ?- и ?-ИФН в интерфероновой реакции лейкоцитов (ИРЛ) биологическим методом. У 40 пациентов был использован твердофазный «сендвич»-ИФА ELISA для определения уровней сывороточного ?- и ?-ИФН, спонтанной и индуцированной продукции ?- и ?-ИФН. Индукцию ?-ИФН осуществляли с помощью вируса болезни Ньюкасла (ВБН), штамм Канзас (концентрация – 1 ЦПЕ/мл), индукцию ?-ИФН с помощью фитогемагглютинина (концентрация 5 пкг/мл). Особое внимание уделялось оценке функционального состояния клеточного звена иммунитета – учитывалось число активированных Т-лимфоцитов (CD38+, CD71+клеток) и естественных киллеров (CD16+клеток), изученных методом проточной цитофлуометрии с использованием моноклональных антител. Дополнительно у 100 пациентов проводилось иммунологическое исследование смывов со слизистой оболочки носа.
Изучение иммунопатогенеза ОРИ проводилось в возрастном аспекте. С этой целью выделялись три возрастные группы детей: I – от 1 года до 3 лет, II – от 3-х до 7 лет и III – от 7 до 14 лет. Клинико-иммунологическая эффективность препарата ВИФЕРОН® ректальные суппозитории по первому протоколу исследования оценивалась в указанных возрастных группах, где с учетом варианта лечения сформированы были подгруппы – дети основной группы получали ВИФЕРОН® ректальные суппозитории, группы сравнения – плацебо. Был использован 5-дневный курс лечения по 2 суппозитория в сутки в дозах: детям 1-7 лет – 500 тыс. МЕ в одном суппозитории и детям 7-14 лет – 1 млн. МЕ в одном суппозитории. Второй протокол включал оценку клинико-иммунологической эффективности ВИФЕРОН® мази у детей в возрасте от 1 года до 14 лет. Мазь назначали интраназально 3 раза в день в суточной дозе 1г (40000МЕ) пятидневным курсом.
Статистический анализ данных проводился в лаборатории медицинской информатики ГУ НИИ неврологии РАМН (рук. – д.м.н. Реброва О.Ю.) с использованием коммерческого пакета программ STATISTICA 6.0 (StatSoft Inc., США). Различия считались статистически значимыми при достигнутом уровне значимости рРезультаты и обсуждение
Исследование интерферонового статуса у больных выявило определенные закономерности его динамики, коррелирующие, с одной стороны, с периодом и тяжестью болезни, с другой – с возрастом пациентов.
В 1-2 дни болезни по средним показателям во всех возрастных группах отмечено повышение уровня противовирусной активности сыворотки (биологический метод) по сравнению с нормой. Однако у значительной части детей (36,4%) исследованный показатель оказался ниже или в пределах «нормальных» величин. Более чем в половине этих случаев заболевание протекало в тяжелой форме, что достоверно (в 4,3 раза) превышает частоту данной формы у детей с более высокими показателями ИФН в сыворотке в дебюте болезни. Следует также отметить, что именно эти дети составляли большинство группы тяжелобольных (71,4%), при этом более половины из них – дети раннего возраста. В динамике уровня противовирусной активности сыворотки крови у больных выявлены существенные возрастные различия. Концентрация сывороточных цитокинов с противовирусной активностью в начальный период болезни (1-2 дни) у значительной части детей всех возрастных групп (23 чел. – 40,3%) не превышала нормального уровня (
Аналогичное отличие выявлялось и в последующие сроки наблюдения. Так, в младших группах (I и II), получавших в дополнение к базисной терапии суппозитории «плацебо», на 3-4 дни продолжалось увеличение доли детей с низким содержанием эндогенных белков с противовирусной активностью, а к 6-8 дням этот показатель у всех обследованных нормализовался. В то же время среди старших детей (группа III) к 3-4 дню в отдельных случаях отмечалось повышение концентрации указанных белков, и на 6-8 день лишь у 2/3 обследованных наблюдалась нормализация изученного показателя (рис.1.).
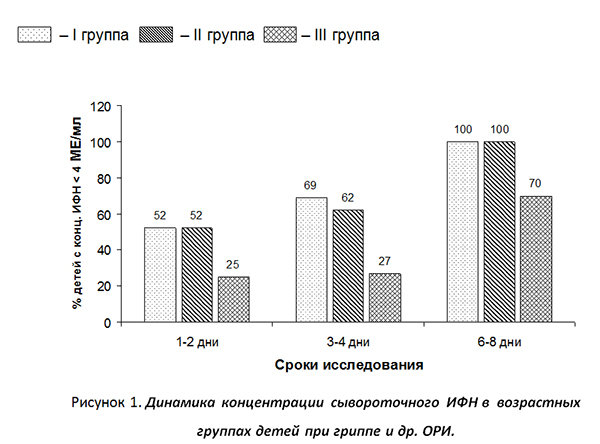
Эти данные подтверждают значение уровня противовирусной активности сыворотки в начальный период ОРИ для тяжести ее последующего течения и согласуются со сведениями о частоте тяжелых форм у младших детей [5]. Наряду с этим, у 48,1% обследованных начиная с ранних сроков болезни, наблюдалось угнетение ИФН-продуцирующей способности лейкоцитов. При исследовании в следующий срок у всех наблюдаемых выявлены сниженные показатели: по ?- ИФН по средним величинам отмечалось достоверное отличие во всех возрастных группах, а по ?-ИФН – у детей младшего возраста. Сниженными по сравнению с возрастной нормой оставались эти показатели у всех обследованных и в период выздоровления (рис.2). Среди пациентов с тяжелой формой ОРИ преобладали дети с выраженным угнетением интерфероногенеза, особенно по ?- ИФН.
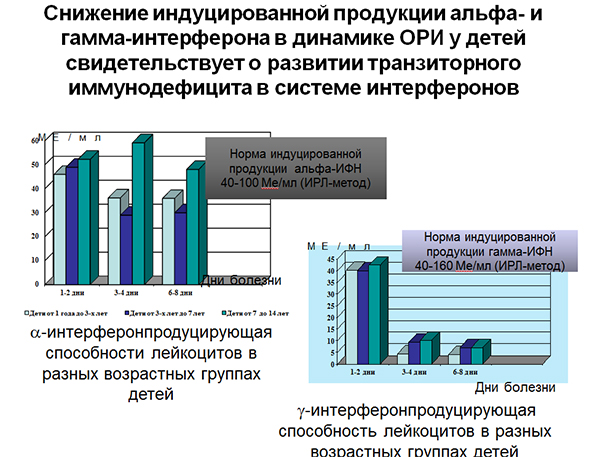
ИНФ-статус у большинства детей из группы часто болеющих характеризовался низким уровнем противовирусных белков, а их числе и альфа-ИФН в ранние сроки болезни и выраженным угнетением ИФН-продуцирующей способности клеток («медленный» тип реагирования системы интерферонов). Это согласуется с данными других авторов, которые, в частности, выявили параллелизм степени депрессии системы интерферонов в формировании названной группы детей и подтверждает ее значимую патогенетическую роль [8].
Исследование показателей иммунитета и их клиническая оценка проводились параллельно с изучением ИФН-статуса (1-2 и 6-8 дни болезни). Состояние комплекса отобранных для изучения показателей в начальный период болезни (до лечения) характеризовалось довольно широким диапазоном с преобладанием понижения и нормальных величин относительного количества Т-лимфоцитов (CD3+клеток) – у 89,3% больных, цитотоксических CD8+клеток – у 94% больных, снижением числа Т-хелперов (CD4+клеток) – у 60,9% и иммунорегуляторного индекса (CD4/CD8) – у 63,1% больных. Количество естественных киллеров (CD16+клеток) определялось в 45,9% в диапазоне нормы или было повышено (41,4%). Более часто иммунограммы со значительно сниженными показателями регистрировались регистрировались у тяжелобольных (64,3%). Существенных возрастных отличий не выявлено.
Страницы: 1 2