Эпидемии SARS и гриппа последних десятилетий затронули миллионы людей по всему миру, сделали проблему вирусной пневмонии массовой. Пневмонии – это группа острых инфекционных (вирусных, бактериальных и прочих) заболеваний, которые протекают с поражением респираторных отделов легких и скоплением жидкости в конечных отделах легких — альвеолах, что нарушает нормальный газообмен. Пневмонии, вызванные инфекциями, являются формой острой респираторной инфекции, затрагивающей лёгкие. При обширном перечне возможных возбудителей, чаще всего заболевание ассоциировано с такими микробными агентами как: S. Pneumoniae (до 50% случаев); M. pneumoniae; C. pneumoniae; H. influenzae; S. aureus; L. pneumophila; гемофильная палочка; энтеробактерии, а также многочисленные респираторные вирусы. Наиболее вероятным будет сочетание различных бактерий и/или вирусов.
- Заразна ли пневмония
- В чем сложность лечения пневмонии
- Признаки пневмонии у взрослого при вирусной инфекции
- Как развивается осложнение при гриппе
- Лечение и общие рекомендации пациентам
- Лечение пневмонии у взрослых: клинические рекомендации
- Состояние после пневмонии
- Двусторонняя пневмония
- Острый бронхит
Пневмония у взрослых считается серьезным заболеванием, которое в ряде случаев требует лечения в стационаре. Есть разные классификации этого заболевания, например, выделены так называемые внебольничные пневмонии (ВП), которые встречаются в «обычной» среде, и внутрибольничные, которые вызывает устойчивая к антисептикам бактериальная флора. Помимо бактериальных возбудителей ВП могут вызывать респираторные вирусы. Чаще других это вирусы гриппа, коронавирусы, риносинцитиальный вирус, аденовирусы, метапневмовирус, бокавирус человека[i]. В холодное время года заболеваемость растет. Различают первичную вирусную пневмонию (развивается только в результате вирусного поражения легких) и вторичную, она осложняется присоединением бактериальной флоры. Первичная вирусная пневмония, начавшаяся, например, как банальные ОРВИ, может осложняться бактериальной инфекцией уже на 3-4 сутки.
Бактериальная пневмония таким образом может быть как самостоятельным заболеванием (сразу начинается с заражения определенной бактерией), так и осложнением вирусного поражения легких (вторичная вирусная пневмония). В большинстве случаев ВП, вызываемые респираторными вирусами, характеризуются нетяжелым течением, однако у группы риска, куда входят лица пожилого и старческого возраста, имеющие хронические заболевания, могут ассоциироваться с развитием тяжелых, угрожающих жизни осложнений. У трети пациентов с ВП выявляют смешанную или ко-инфекцию из различных бактериальных возбудителей в сочетании с респираторными вирусами.
Заразна ли пневмония
Мы знаем, что пневмонию могут спровоцировать различные микроорганизмы (вирусы, бактерии, грибы). Они передаются от больных к здоровым воздушно-капельным и контактно-бытовым путём, то есть заразиться можно. Однако одни и те же микробы могут вызывать различные состояния, и не у всех вызывать пневмонию. В случае заражения возбудителем, к которому ткани легких имеют высокую чувствительность, риск развития пневмонии повышается.
В чем сложность лечения пневмонии
Нередко приходится слышать о затянувшемся лечении пневмонии. Конечно, каждый организм индивидуален, подходы к лечению тоже, влияют такие факторы как возраст, сопутствующие заболевания, осложнения, скорость “ответа” на стартовую терапию антибиотиком, есть или нет у пациента иммунодефицит. Существует также всеобщая проблема снижения чувствительности пневмококков и других бактерий, вызывающих воспаление легких, к антибактериальным препаратам, в первую очередь, пенициллинам, а также рост устойчивости к макролидам. В России отмечается высокий уровень резистентности S. pneumoniae к тетрациклинам и ко-тримоксазолу. Самолечение, в том числе, с включением антибиотиков, является опасным.
В настоящее время не существует надежных способов дифференциальной диагностики вирусных пневмоний с бактериальными[ii]. Проводятся анализы при подозрении на присоединение бактериальной инфекции и, в случае положительного результата, акцент лечения смещается в сторону антибактериальной терапии, так как бактерии могут стать основной причиной поражения легких. Если болезнь протекает относительно легко, то лечиться можно дома, но часть больных направляют в стационар. Основными показаниями для стационарного лечения является возраст старше 70 лет, клинические симптомы: выраженный инфекционно-токсический синдром, при котором частота дыхательных движений составляет более 30 в 1 мин., артериальное давление ниже 90/60 мм рт.ст., лихорадка выше 38,5°С. Также принимается во внимание наличие тяжелых сопутствующих заболеваний и прочие факторы.
Признаки пневмонии у взрослого при вирусной инфекции
Первые симптомы воспаления легких имеют сходство с проявлениями ОРЗ. Пожалуй, наиболее четко на начинающуюся пневмонию могут указывать слабость, а также кашель и повышенная температура тела. Одним из возможных «сценариев» развития заболевания может быть такой: температура при пневмонии вначале повышается только к вечеру в пределах 38°С. Утром она может оставаться в пределах нормы. У людей с высоким иммунитетом такое состояние может длиться около двух недель. При этом больного постоянно беспокоит сухой кашель. По мере прогрессирования недуга легочная температура может резко повыситься до 40°С, кашель становится продуктивным (мокрым), иногда с включением крови, появляется одышка и боль в груди[iii].
Как развивается осложнение при гриппе
Грипп среди прочих ОРВИ имеет высокий риск развития осложнений, в частности поражения нижних отделов дыхательного аппарата. Для гриппа характерно острое начало: озноб и резкий подъём температуры до 39-40°С. Часто появляются мышечные, суставные и головные боли. Катаральные явления выражены средне или слабо, может быть сухой кашель и несильный насморк. Лицо, горло и белки глаз могут покраснеть. Пневмония на фоне данной инфекции может развиться через несколько суток, при этом в промежутке больному даже становится лучше. Об ухудшении (развитии пневмонии) будут свидетельствовать следующие симптомы: синюшность кожи (цианоз), усиление слабости, затруднение дыхания, одышка и надсадный кашель. Иногда наблюдается кровохарканье, боли в грудной клетке, снижается артериальное давление[1].
Лечение и общие рекомендации пациентам
Вылечить пневмонию без осложнений поможет комплексное лечение и последующая реабилитация. Терапия как правило, заключается в назначении антибиотиков, лекарственных средств для облегчения симптомов и профилактики осложнений. Пациентам при затруднении дыхания и низком насыщении легких кислородом оказывают респираторную поддержку. Важно продолжать лечить либо компенсировать сопутствующие заболевания. Всем больным с определенным диагнозом ВП рекомендуется назначение системных антибиотиков в как можно более короткие сроки (не позднее 8 ч с момента верификации диагноза). Материалы данной статьи не заменяют обращения к врачу, только специалист может устанавливать точный диагноз и назначать то или иное лекарство в соответствующей дозировке, однако в медицинской литературе есть рекомендации в качестве антибактериальной терапии пациентам с ВП без значимых сопутствующих заболеваний и других факторов риска применять препараты с основным действующим веществом – амоксициллин, альтернатива – макролиды. Для лечения вирусного компонента, против которого антибиотики бессильны, используют противовирусные препараты, например, на основе интерферона[iv]. Такие лекарственные средства как парацетамол и нестероидные противовоспалительные средства (НПВС) применяются как жаропонижающие при лихорадке > 38,5°C или анальгетики при наличии выраженного болевого синдрома, а также амброксол и прочие улучшающие отхождение мокроты средства, являются симптоматическими. Всем пациентам с ВП рекомендуется ограничить физическую нагрузку, больше пить воды, не курить.
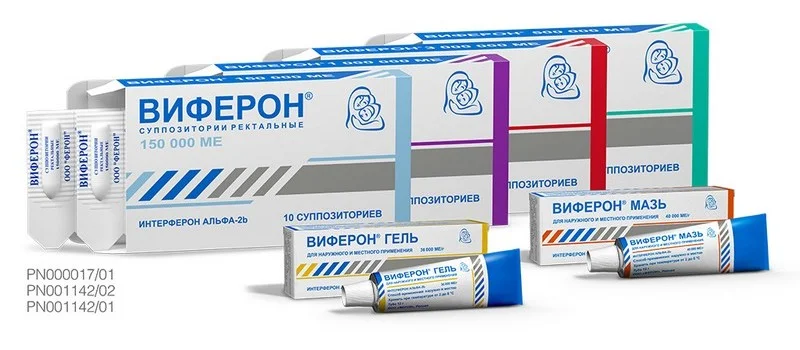
Лечение пневмонии у взрослых: клинические рекомендации
При острой вирусной инфекции значительную роль играют такие важные защитные факторы иммунитета как выработка интерферона в организме – специфического белка со множеством замечательных функций. Он препятствует заражению вирусами здоровых клеток, ограничивает распространение вируса. Его уровень в присутствии возбудителей инфекции повышается настолько, что позволяет более чем 70% клеток находиться в состоянии «противостояния». Они защищены интерферонами. В то же время при тяжелых вирусных инфекциях система интерферона дефектна: она может не справляться с нагрузкой, имеющегося уровня интерферона в крови может быть недостаточно для защиты организма. Острая вирусная инфекция может приводить к истощению системы интерферонов — транзиторной иммуносупрессии, что может в свою очередь, облегчать присоединение вторичной инфекции. Это объясняет легкий путь возникновения бактериальных осложнений. Ученые доказали, что вирусы могут не только ускользать от воздействия интерферонов, но и ингибировать их действие, нарушать их продукцию посредством разнообразных механизмов. Чтобы компенсировать недостаточную выработку собственных интерферонов при вирусных инфекциях назначают иммуномодулирующие препараты, например ВИФЕРОН (интерферон альфа-2b в сочетании с витаминами-антиоксидантами). Интерферон входит в клинические рекомендации по лечению острых респираторных вирусных инфекций у взрослых, в том числе беременных[v]. Комплексный состав препарата ВИФЕРОН, входящего в программы лечения многих заболеваний, позволяет снижать дозы и длительность курсового лечения при проведении антибактериальной и гормональной терапии, уменьшать токсический эффект химиотерапии. Эти эффекты были неоднократно показаны клинически. Препарат разрешен для использования при таких вирусассоциированных заболеваниях как ОРВИ, вирусные пневмонии, герпес и многие другие.
При острых респираторных вирусных инфекциях, включая грипп, в том числе осложненных бактериальной инфекцией, в составе комплексной терапии рекомендуемая доза ВИФЕРОН 500 000 МЕ по 1 суппозиторию 2 раза в сутки через 12 часов ежедневно в течение 5 суток. По клиническим показаниям терапия может быть продолжена[vi].
Состояние после пневмонии
В норме длительность неосложненной болезни составляет 10-14 дней. Обратное развитие воспалительного процесса на снимке будет показано заметным снижением интенсивности тени инфильтрации вплоть до ее исчезновения, обычно через 3-4 недели. Контрольное исследование (рентген) в эти сроки позволяет выявить или нормальную картину, или остаточные изменения в легких в виде локальных участков уплотнения легочной ткани либо изменения легочного рисунка. Симптомы и признаки перенесенного заболевания, которые могут еще некоторое время держаться:
- субфебрилитет в пределах 37,0-37,5°С. Если нет прочих признаков бактериальной инфекции, может быть проявлением не инфекционного воспаления, а постинфекционной астении, а также лекарственной лихорадки.
- кашель. Может наблюдаться в течение 1-2 месяцев после перенесенной ВП.
- хрипы. Могут наблюдаться в течение 3-4 недель и более после перенесенной ВП и отражают естественное течение заболевания.
- слабость, потливость – это проявления постинфекционной астении.
- остаточные изменения на рентгенограмме. Могут наблюдаться еще в течение 1-2 месяцев.
Двусторонняя пневмония
Очаговый воспалительный процесс при пневмонии поражает небольшие участки легких, альвеолы. Если очагов воспаления много, то говорят о полисегментарной пневмонии. Крупозная пневмония затрагивает доли легкого, она может быть односторонней и двусторонней. При двусторонней пневмонии воспалительный процесс охватывает оба легкого, что не имеет прямой связи с состоянием больного. Тяжесть недуга и прогнозы зависят от многих причин. Важно не запускать болезнь, соблюдать рекомендации врачей. У детей пневмония обычно протекает более остро, с высокой температурой, иногда судорогами, что требует пристального внимания родителей и врачей.
Острый бронхит
Немного анатомических сведений помогут лучше понять, как устроены легкие, и как может развиваться болезненный процесс. Лёгкие — это парный орган дыхательной системы, расположенный в грудной клетке. В них совершается газообмен между воздухом, находящимся в ткани лёгких, и кровью, протекающей по лёгочным сосудам. Основная часть легких – это бронхи. Строение их напоминает стволы и ветви дерева, которые оканчиваются мелкими веточками – бронхиолами, а альвеолы, где происходит основной газообмен, можно представить как «листья». Острый бронхит – воспалительный процесс, «размытый» в бронхах, не имеет локализованных очагов. Начинается как правило с респираторной вирусной инфекции. Кашель, – неизменный спутник заболевания, которое могут сопровождать другие симптомы: насморк, боль в горле и так далее. Сильный лающий «крупозный» кашель у ребенка, затрудненное дыхание могут быть следствием инфекционного воспаления верхних дыхательных путей (гортани). Другие симптомы крупа у детей: повышенная температура, насморк. Можно сказать, что круп относительно легкий недуг, в большинстве случаев наступает полное выздоровление.
Справочно-информационный материал
Автор статьи
Врач общей практики
Источники:
[1] Российское респираторное общество. Тяжёлые формы гриппа / Клинические рекомендации. — М., 2016. — 29 с.
[i]https://minzdrav.midural.ru/uploads/




