Инфекционные заболевания половых органов широко распространены среди женщин. Это связано с тем, что микроорганизмы, которые относятся к условно-патогенным и присутствуют в норме в организме у большинства женщин, могут при определенных условиях проявлять патогенные свойства, то есть провоцировать развитие болезни. Если врач поставил диагноз бактериальный вагиноз, значит велика вероятность того, что в мочеполовые путях женщины нарушен баланс микрофлоры, снижен местный иммунитет, что позволяет размножаться таким условно-патогенным микроорганизмам, как гарднерелла, уреаплазма, микоплазма, энтерококк и тем самым провоцировать воспалительный процесс. Распространенный недуг урогенитальный кандидоз или молочница, хоть и не относится к бактериальным заболеваниям, так как возбудителем является дрожжеподобный гриб Candida, также поражает урогенитальный тракт при дефиците иммунитета.
- Причины
- Что такое бактериальная инфекция
- Факторы риска
- Последствия и осложнения
- Симптомы
- Бактериальный вагинит и вагиноз
- Лечение
- Микрофлора влагалища
Отметив у себя неприятные симптомы воспалительного заболевания, многие пациентки спрашивают, какие бывают бактериальные инфекции у женщин, чем вызвана болезнь.
В общем количестве обращений женщин к гинекологу преобладают случаи вагинита (воспаления влагалища) – 19% и цервицита (воспаления шейки матки) 60-70%. Сами по себе такие заболевания не оказывают критического воздействия на организм, однако проблема заключается в том, что они носят рецидивирующий характер. Так каждая пятая пациентка обращается к доктору повторно. Еще одной негативной особенностью помимо снижения качества жизни в период обострения является повышенный риск развития воспалительных заболеваний органов малого таза, бесплодия, невынашивания беременности, преждевременных родов. Нарушение экосистемы влагалища может служить благоприятным фоном для развития некоторых заболеваний, например рака шейки матки.
Чем вызваны бактериальные инфекции у женщин
Если обратиться к классификации бактерий, вызывающих вагинит и цервицит, можно выделить:
— аэробные, которые диагностируют у 30% пациенток. Однако в последнее время врачи говорят об увеличении количества пациенток с анаэробными инфекциями, пример – гарднерелла;
— внутриклеточные микоплазмы — уреаплазма.
При всем многообразии возбудителей стоит отметить, что почти все они являются условно-патогенными. Часто встречаются ассоциации возбудителей, каждая третья женщина с проблемами урогенитального тракта имеет от 6-10 возбудителей. Бактериальная инфекция мочевыводящих путей у женщин может иметь скрытое и\или малосимптомное течение, когда женщина длительное время может не испытывать характерного недомогания: выделений из влагалища, зуда, дискомфорта и так далее. В то же время отмечается повышение резистентности возбудителей к антибиотикам, что делает некоторые принятые ранее схемы неэффективными.
Бактериальный вагиноз (БВ) также как и вульвовагинальный кандидоз (ВВК) — молочница возникает из-за нарушения микроэкологии влагалища. По некоторым данным, в структуре вагинальных инфекций частота БВ достигает 30–65%, ВВК — от 20-45%. В патогенезе БВ и ВВК существенную роль играет снижение количества лактобактерий в составе влагалищной микрофлоры. Несмотря на разную этиологию, факторы риска БВ и ВВК аналогичны:
— Применение антибактериальных препаратов широкого спектра, в том числе, принимаемых бесконтрольно в результате самодиагностики и самолечения
— Хронические воспалительные заболевания органов малого таза
— Эндокринные заболевания (сахарный диабет, заболевания щитовидной железы)
— Гормональная перестройка организма (климакс, беременность, роды), а также состоянием после родов и абортов
— Использование некоторых противозачаточных средств: спермицидов, комбинированных оральных контрацептивов с высоким содержанием эстрогенов, длительное ношение внутриматочных контрацептивов
— Снижение иммунитета во влагалищном эпителии
— Общее снижение иммунитета, в том числе по причине длительного ионизирующего облучения (медицинская техника, рентген), неблагоприятной экологии, неправильного питания, приема некоторых препаратов
— Расстройства менструального цикла
— Острые и хронические заболевания мочеполового тракта
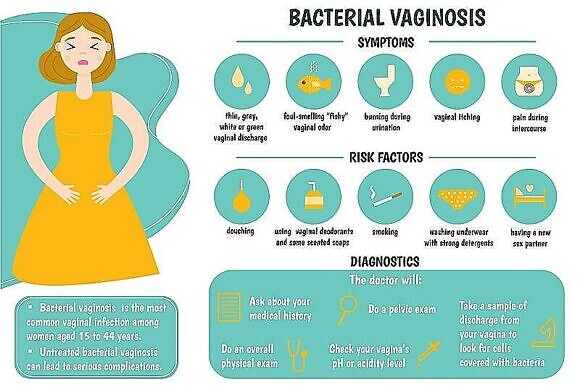
К факторам риска развития вагиноза также относят:
— Ежедневное ношение «недышащих» гигиенических прокладок и тесно облегающего синтетического белья
— Частые спринцевания и вагинальные души антисептическими растворами
— Постоянные нервно-психические переутомления и частые стрессы
Несмотря на то, что вульвовагинальный кандидоз и бактериальный вагиноз исключены из числа заболеваний, передаваемых половым путем, частая смена половых партнеров и их количество являются факторами риска развития этих заболеваний, так как приводят к нарушению вагинальной микрофлоры.
Часто кандидоз и бактериальный вагиноз «объединяются» в полимикробных ассоциациях. В этих случаях дрожжеподобные грибы (чаще в высоком титре) обнаруживают на фоне большого количества (более 109 КОЕ/мл) анаэробных бактерий и гарднерелл при резком снижении концентрации или отсутствии лактобацилл.
Бактериальная инфекция у женщин: последствия и осложнения для организма
Высокая концентрация условно-патогенных микроорганизмов в нижних половых путях женщины может спровоцировать развитие воспалительных процессов в матке и придатках, что впоследствии может стать причиной бесплодия. Инфекционно-воспалительный процесс может распространиться на мочевыводящие пути, стать причиной цистита. При часто повторяющихся воспалительных процессах резко увеличивается вероятность бесплодия. Если инфекцией затронуты маточные трубы, в них может разрастаться соединительная ткань, за счет чего происходит их сужение и делает их полностью или частично непроходимыми для яйцеклеток. Бактериальный вагинит может оказывать негативное воздействие на организм матери и состояние плода во время беременности. После родов бактериальный вагинит также не редкость, что обусловлено изменением кислотности вагинальной среды – повышением pH, что ограничивает развитие полезной микрофлоры, приводит к дисбалансу микроорганизмов. Во время беременности существенно меняется гормональный фон. В этот период общий и локальный иммунитет женщины ослаблен.
Симптомы и признаки бактериального вагиноза
Основные симптомы – однородные с неприятным запахом выделения из влагалища, обволакивающие стенки влагалища, ощущение дискомфорта. При длительном процессе выделения приобретают желтовато–зеленоватую окраску, становятся более густыми. Выраженных признаков воспаления не наблюдаетсяi.
Еще недавно считалось, что спровоцировать вагинит могут специфические патогенные микроорганизмы, такие как хламидия, вагинальная трихомонада и гонококк, то есть инфекции, передаваемые половым путем, однако на сегодняшний день установлено, что они являются пусковым фактором, тогда как в 80% случаев причиной вагинита стала условно-патогенная микрофлора, например, дрожжеподобные грибки, кишечная палочка. Хроническое течение заболевания с частыми рецидивами объяснялось особой устойчивостью микроорганизмов к лечебному воздействию. Для подавления условно-патогенной микрофлоры стали использоваться антибиотики широкого спектра. Однако высокая частота рецидивов после проведенного лечения убедила врачей в несовершенстве такой тактики и подвела к тому, что основная проблема состоит в нарушении баланса микроорганизмов в вагинальной среде. Исследования этого вопроса привели к возникновению понятия «бактериальный вагиноз», который является главной причиной бактериального вагинита. Вагиноз отличается от неспецифического бактериального вагинита отсутствием явного воспаления и, повышенными показателями лейкоцитов в анализах мазков.
Одной из особенностей, затрудняющих лечение вульвовагинального кандидоза, также как и бактериального вагиноза, является то, что заболевание часто носит рецидивирующий характер, связанный, как правило, со сниженными показателями иммунитета у женщины. Известно, что рецидивирующее течение ВВК отмечается у 75% у женщин репродуктивного возраста. Традиционные схемы лечения позволяют достаточно быстро купировать симптомы БВ и ВВК. При этом потенцируются процессы, нарушающие баланс микробиоты влагалища, усиливается дисбактериоз, подавляется нормальный рост колонии лактобацилл, вследствие чего у 25-72% пациенток наблюдаются рецидивы заболевания в среднем через 6 месяцев после завершения леченияii.
Принципы лечения неспецифического вагинита и цервицита
Врачи отдают приоритет препаратам системного действия. Выбранная доза должна быть эффективной, а само лечение достаточно продолжительным. С учетом того, что в последнее время отмечается повышение резистентности микроорганизмов, предпочтение отдается ингибиторозащищенным препаратам. И, конечно, предпочтение должно отдаваться лекарствам с минимальной частотой возникновения побочных явлений. В идеале применять максимально щадящие микрофлору влагалища средства.
Препарат ВИФЕРОН в лечении бактериальных инфекций урогенитального тракта
Противовирусная и антибактериальная защита организма формируется с помощью специфических белков – интерферонов, которые относятся как к системным, так и к местным факторам иммунитета. Интерфероны обладают противовирусной и опосредованной антибактериальной активностью. Барьер, образованный клетками эпителия, предохраняет от непосредственного взаимодействия вирусов и бактерий с клетками влагалища и цервикального канала. Слизистый слой, выстилающий половые пути женщин, состоит из муцинов, а также включает иммуноглобулины и антимикробные молекулы. Поскольку развитию инфекционно-воспалительных заболеваний урогенитального тракта и их рецидивов сопутствует снижение иммунитета слизистой оболочки влагалища, целесообразно назначение лекарственных средств, усиливающих защитную функцию организма, например ВИФЕРОН. Препарат применяется в комплексной терапии хламидиоза, цитомегаловирусной инфекции, уреаплазмоза, трихомониаза, гарднереллеза, папилломавирусной инфекции, а также бактериального вагиноза, рецидивирующего влагалищного кандидоза и микоплазмоза у взрослых.
Схема применения ВИФЕРОН Суппозитории
Рекомендуемая доза для взрослых — ВИФЕРОН 500 000 МЕ по 1 суппозиторию 2 раза в сутки через 12 ч ежедневно в течение 5–10 суток. По клиническим показаниям терапия может быть продолжена.
| Режим дозирования | Неделя гестации | Схема применения | ||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| С 14-й недели гестации — ВИФЕРОН 500 000 ME по 1 суппозиторию 2 раза в сутки в течение 10 дней, затем в течение 9 дней 3 раза с интервалом в 3 дня (на четвертый день) по 1 суппозиторию 2 раза в сутки. | ||||||||||||||||||||||||||
 Шаг 1. (утро/вечер) ВИФЕРОН 500 000 МЕ |
|
|||||||||||||||||||||||||
| Далее каждую 4-ю неделю до родоразрешения – ВИФЕРОН 150 000 МЕ по 1 суппозиторию 2 раза в сутки в течение 5 дней |
||||||||||||||||||||||||||
 Шаг 2. (утро/вечер) ВИФЕРОН 150 000 МЕ |
|
|||||||||||||||||||||||||
| С 38-й недели гестации перед родоразрешением (при необходимости) — ВИФЕРОН 500 000 ME по 1 суппозиторию 2 раза в сутки в течение 10 дней | ||||||||||||||||||||||||||
 С + С (утро/вечер) ВИФЕРОН 500 000 МЕ |
|
|||||||||||||||||||||||||
Таблица составлена на основе данных инструкции
Микрофлора влагалища
В состав микрофлоры влагалища входит свыше 400 видов микроорганизмов, включая условно-патогенные. В норме преобладают бактерии рода Lactobacillus. Эстрогены — группа стероидных гормонов, которые участвует в обменных процессах, «отвечают» за рост жировых тканей, остеогенез, обмен кальция и фосфора. В течение жизни гормоны «управляют» обменными процессами, так в репродуктивном периоде эстрадиол — гормон из группы эстрогенов, который вырабатывается в яичниках, способствует овуляции и росту эндометрия матки, подготовке матки к беременности. Его снижение вызывает уменьшение полового влечения, сухость слизистых, их истончение. Преобладание лактобактерий в составе микробиоты влагалища определяется насыщенностью женского организма эстрогенами. Эти гормоны способствуют накоплению в вагинальном эпителии гликогена (углеводное соединение), являющегося идеальным субстратом для роста лактобактерий. Лактобактерии расщепляют гликоген с образованием молочной кислоты, которая поддерживает рН среды на низком уровне (3,8–4,5). Кислая среда сдерживает рост условно-патогенных микроорганизмов. В процессе жизнедеятельности полезных бактерий выделяются бактериоцины и перекись водорода, что также повышает защитные свойства. В процессе жизнедеятельности лактобактерий вырабатывается вещество, способствующие их адгезии (прилипание) на слизистом эпителии, что обеспечивает собственный барьерный иммунитет слизистых оболочек и резистентность к УПМiii.
Справочно-информационный материал
Автор статьи
Врач общей практики
Источники: