Е.В. Замахина 1 , В.Л. Фомина 2 , О.В. Кладова 1 , Е.П. Бутакова 1 , А.С. Базанова 1 , Т.П. Легкова 2 , В.Ф. Учайкин 1.
ГОУ ВПО Российский государственный медицинский университет Росздрава 1 ,
Морозовская детская городская клиническая больница 2 , Москва
Термин «часто болеющие дети» (ЧБД) появился в отечественной литературе в первой половине 80-х годов. Его не используют зарубежные педиатры, нет его и в МКБ-10, так как это не диагноз и не нозологическая форма. ЧБД – группа детей, выделяемая при диспансерном наблюдении, характеризующаяся более высоким, чем их сверстники, уровнем заболеваемости острыми респираторными инфекциями [1-3].
В настоящее время к часто болеющим относят детей, которые болеют практически ежемесячно вне зависимости от возраста [4, 5]. При этом в группу ЧБД правильнее относить тех детей, у которых повышенная заболеваемость вирусно-бактериальными респираторными инфекциями не связана со стойкими врожденными и наследственными патологическими состояниями, такими как муковисцидоз, врожденный стридор, селективный дефицит sIgA и др., а возникает из-за транзиторных, корригируемых отклонений в защитных системах организма [6].
В исследованиях, проведенных на нашей кафедре, было показано, что у ЧБД имеет место нарушение в состоянии системы перекисного окисления липидов, повышены показатели апоптоза и адгезии клеток, снижены уровни лизоцима и sIgA , хемотаксис и эстеразная активность макрофагов, имеет место умеренный дисбалланс субпопуляций Т-лимфоцитов, снижена способность к синтезу альфа-, гамма- и сывороточного ИФН, умеренно повышена продукция ИЛ-1?,2,4,6,8, ФНО-?, снижено количество В-лимфоцитов, при этом уровень IgG повышен [7]. В обобщенном виде для ЧБД характерна напряженность процессов иммунного реагирования и недостаточность резервных возможностей, что не обеспечивает оптимальной адаптации ребенка к окружающей среде [1, 2, 7].
Поскольку у ЧБД нет грубых первичных и приобретенных дефектов в иммунной системе, но имеет место активация цитокинового каскада, что свидетельствует о текущем воспалении, представляется актуальным исследовать роль персистенции респираторных вирусов в организме ЧБД, как возможную причину частых ОРЗ и соответствующих иммунологических отклонений.
В литературе можно найти данные, показывающие возможность персистенции различных респираторных вирусов. Так, например, персистенция вирусов гриппа в клеточных культурах была описана рядом авторов еще в 60-х — начале 70-х годов [8]. Примерно в это же время появились первые описания единичных случаев выделения вирусов гриппа у здоровых людей, в том числе детей, вирусологическими методами [9]. В 70 – 80-х годах персистирующую гриппозную инфекцию изучали на моделях мышей, и было показано развитие медленной гриппозной инфекции, сопровождающейся иммунодефицитом и прогрессирующими дегенеративными изменениями в ЦНС [8, 10]. В 1985 г . было получено 8-кратное выделение вируса гриппа А одного и того же подтипа в течение 10 месяцев обследования больного с врожденным иммунодефицитом [11]. В 90-х годах авторы из НИИ гриппа и НИИ вирусологии им. Д.И. Ивановского описали персистенцию вируса гриппа в эпителиоцитах верхних дыхательных путей и лейкоцитах крови у детей с врожденной патологией ЦНС, матери которых во время беременности перенесли грипп, а также у здоровых лиц после перенесенной острой гриппозной инфекции в сроки до 200 дней (длительность наблюдения) [12, 13, 14].
Существуют работы, показывающие персистенцию вирусов парагриппа в организме человека после перенесенной острой инфекции до 2-3 мес, а также возможную пожизненную персистенцию вирусов парагриппа у пациентов с рассеянным склерозом [8].
Предположение о латентной аденовирусной инфекции возникло вместе с обнаружением аденовирусов Rowe в 1953 г . в ткани удаленных миндалин и аденоидов у больных хроническим тонзиллитом и аденоидитом. Позднее, в 80 — 90-х годах было показано, что у иммуннодефицитных лиц возможно персистирование аденовирусов и в лимфоцитах периферической крови, а также длительное (до нескольких лет) выделение вирионов с фекалиями после перенесенной первичной инфекции [15, 16]. Последние исследования американских авторов показали, что у здоровых лиц после острой первичной инфекции местом персистенции аденовирусов является лимфоидная ткань, ассоциированная со слизистыми, и конкретно Т-лимфоциты [17, 18].
Известно о персистенции респираторно-синцитиального вируса ( RS -вируса) в эпителии нижних дыхательных путей у пациентов с хроническим обструктивным бронхитом [19].
Таким образом, в настоящее время существуют исследования, подтверждающие возможность персистенции респираторных вирусов в организме человека, однако, остается неясным клиническое значение вирусной персистенции, влияние феномена персистенции на характер иммунологического реагирования и можно ли рассматривать факт персистенции как показатель иммунологической недостаточности.
Материалы и методы исследования
Под нашим наблюдением находились 43 ребенка из группы ЧБД без клинических проявлений ОРЗ на момент исследования и в течение предыдущего месяца; в их числе было 15 (35%) девочек и 28 (65%) мальчиков в возрасте от 10 месяцев до 5 лет: до 1 года — 4 (9,3%), от 1 до 3 лет — 15 (35%), от 3 до 5 лет – 24 (55,7%).
Частота эпизодов ОРЗ у детей составляла от 6 до 12 раз в год. В анамнезе частые ОРВИ осложнялись отитами — у 11 детей, ангинами — у 8, гайморитами — у 3, бронхитами — у 8, пневмониями — у 3, по поводу чего они получали антибактериальную терапию, из них 12 детей неоднократно. У 8 детей в анамнезе отмечались рецидивирующие крупы от 3 до 10 раз, 14 детей перенесли дисбактериоз кишечника, 11 — имели гипертрофированные миндалины и/или аденоиды 2-3 степени, 2 детям была проведена аденотомия.
У всех детей методом полимеразной цепной реакции (ПЦР) были исследованы носоглоточные смывы на предмет обнаружения РНК/ДНК респираторных вирусов: гриппа А ( H 1 N 1, H 3 N 2) и В, парагриппа, аденовируса, RS -вируса. Одновременно методом иммуноферментного анализа (ИФА) исследованы лимфоцитарные фракции крови на предмет обнаружения антигенов респираторных вирусов. Кроме того, методом ИФА (РТГА – для вирусов гриппа) определяли титры специфических антител в сыворотках крови.
Результаты и их обсуждение
В результате проведенного исследования носоглоточных смывов положительные результаты были получены у 35 (81,3%) из 43 детей. Наиболее часто выявлялись вирусы гриппа, как в моновариантах – у 22 детей ( H 3 N 2 – у 9, H 1 N 1+ H 3 N 2 – у 7, B – у 3, H1N1 – у 2, H 3 N 2+В – у 1), так и в ассоциациях: вирус гриппа + аденовирус – у 5 детей, вирус гриппа + RS -вирус – у 2. Изолированно RS -вирус был обнаружен у 2 детей, также как аденовирус и сочетание аденовирус + RS -вирус. Только у 8 (18,7%) детей были получены отрицательные результаты [рис.1] .
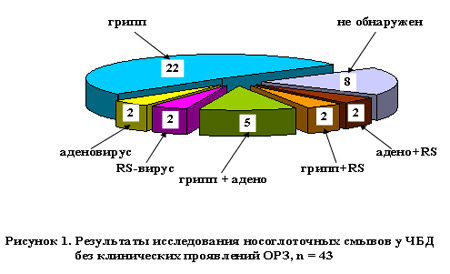
В результате проведенного исследования лимфоцитарных фракций крови у 23 (53,5%) из 43 детей были получены положительные результаты, совпадающие с результатами исследования носоглоточных смывов. Также наиболее часто выявлялись антигены вирусов гриппа в моновариантах – у 19 детей ( H 3 N 2 – у 9, H 1 N 1+ H 3 N 2 – у 3, H1N1 – у 3, B – у 3, H 3 N 2+В – у 1), ассоциация антигена вируса гриппа и аденовируса выявлена у 1 ребенка, изолированно антиген аденовируса – у 3. У 8 (18,7%) детей с отрицательными результатами исследования носоглоточных смывов не обнаружены антигены респираторных вирусов и в лимфоцитарном пуле клеток крови.
Выявление респираторных вирусов в носоглоточных смывах и их антигенов в лимфоцитарных фракциях соответствовало наличию специфических антител в сыворотках крови.
Таким образом, у ЧБД без клинических проявлений ОРЗ в 81,3% случаев обнаружены респираторные вирусы в смывах из носоглотки и специфические антитела в сыворотках крови, что в 53,5% случаев сопровождалось обнаружением антигенов этих респираторных вирусов в лимфоцитарном пуле клеток крови.
Обнаружение маркеров респираторных вирусов в носоглоточных смывах и в лимфоцитарном пуле у ЧБД без клинических проявлений ОРЗ, а также отклонения в иммунной системе таких детей, характеризующиеся напряженностью процессов иммунного реагирования и недостаточностью резервных возможностей, связанные с длительной и массивной антигенной нагрузкой [1, 2, 7], свидетельствуют о патогенетической роли персистенции респираторных вирусов у ЧБД, что патогенетически обосновывает проведение этиотропной и иммунокорригирующей терапии. С этой целью нами применялся препарат рекомбинатного альфа2–интерферона в сочетании с антиоксидантами (витаминами Е и С) – виферон в суппозиториях от 500 тыс. до 1 млн. per rectum ежедневно в течение 30 дней. Известно, что п од влиянием интерферона в организме усиливается активность цитотоксических лимфоцитов, CD 4+ T -лимфоцитов, фагоцитарная активность, интенсивность дифференцировки В-лимфоцитов, экспрессия антигенов MHC I и II типа, кроме того, препарат также непосредственно ингибирует репликацию, транскрипцию вирусов [20].
Для оценки эффективности проводимой терапии у детей учитывались частота и тяжесть заболеваемости ОРЗ в течение месяца наблюдения, а также проведено повторное исследование носоглоточных смывов, лимфоцитарных фракций крови, определение нарастания титров специфических антител к респираторным вирусам через 30 дней терапии вифероном.
На фоне лечения вифероном в течение месяца ни у одного из детей не было отмечено присоединения ОРЗ.
Через 30 дней терапии вифероном у 8 (18,7%) детей с отрицательными результатами исследования носоглоточных смывов до лечения респираторные вирусы не обнаруживались и после терапии вифероном. Из 35 детей с положительными результатами до лечения полная элиминация респираторных вирусов с эпителия носоглотки отмечена у 16 (45,7%). У 7 (20%) детей отмечена элиминация одного из двух персистирующих вирусов и сохранение другого, из них вирусы гриппа выявлены у 4 ( H 1 N 1 — у 2, H 3 N 2 — у 1, В — у 1), аденовирус – у 1, RS -вирус — у 2. У 12 (34,3%) детей в носоглоточных смывах продолжали обнаруживаться те же респираторные вирусы, что и при первом обследовании: вирусы гриппа – у 6 ( H 3 N 2 – у 4, B – у 2), вирус гриппа + аденовирус – у 1, вирус гриппа + RS -вирус – у 1, аденовирус – у 1, RS вирус – у 2, аденовирус + RS -вирус – у 1 [рис.2] .
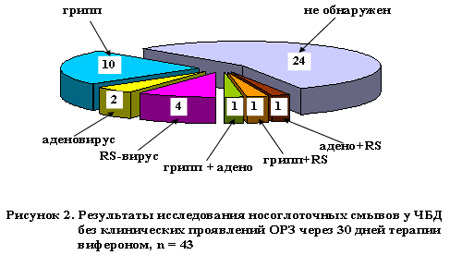
Таким образом, в целом элиминация (полная или частичная) респираторных вирусов с эпителия носоглотки после лечения вифероном отмечена у 23 (65,7%) детей.
Через 30 дней терапии вифероном антигены респираторных вирусов в лимфоцитарном пуле клеток крови обнаружены у 33 (76,7%) из 43 детей: антигены вирусов гриппа – у 27 детей ( H 3 N 2 – у 10, H 1 N 1+ H 3 N 2 – у 5, H1N1 – у 5, B – у 6, H 3 N 2+В – у 1), ассоциация антигенов вируса гриппа и аденовируса — у 2, изолированно антиген аденовируса – у 4. При этом у 11 (25,6%) детей отмечалось выявление в лимфоцитах антигенов тех респираторных вирусов, которые элиминировались с эпителия носоглотки. Антиген RS -вируса в лимфоцитарном пуле клеток крови не обнаруживался. У 8 (18,7%) детей с отрицательными результатами исследования носоглоточных смывов и лимфоцитарных фракций до лечения, антигены респираторных вирусов не обнаруживались и после терапии вифероном.
Таким образом, увеличение обнаружения антигенов респираторных вирусов в лимфоцитарном пуле клеток крови может свидетельствовать об активации иммунной системы на фоне лечения вифероном, способствующей элиминации респираторных вирусов, но с другой стороны нельзя исключить и повторного инфицирования.
Через 30 дней терапии вифероном диагностический прирост (в 4 и более раз) специфических антител к выявленным до лечения патогенам в носоглоточных смывах отмечался у 33 (94,3%) из 35 детей. У 2 нарастания титров специфических антител к обнаруженным в смывах патогенам не выявлено, при этом у одного ребенка на фоне лечения вирус ( H 1 N 1) с эпителия носоглотки элиминировался, у другого продолжали сохраняться оба вируса ( H 1 N 1+ H 3 N 2). У 8 (18,7%) детей с отрицательными результатами исследования носоглоточных смывов и лимфоцитарных фракций до и после терапии вифероном не обнаружено и нарастания титров антител ко всем шести вирусам.
Таким образом, у ЧБД через 30 дней терапии вифероном в 65,7 % случаев отмечена элиминация респираторных вирусов с эпителия носоглотки, что в 25,6% сопровождалось появлением антигенов этих вирусов в лимфоцитарном пуле клеток крови, а также в 94,3% — нарастанием титров специфических антител.
Имеющиеся изменения свидетельствуют об адекватной работе иммунной системы. Однако, наличие элиминации респираторных вирусов в 65,7% случаев свидетельствует о недостаточной длительности проведения виферонотерапии у ЧБД. Кроме того, увеличение обнаружения антигенов респираторных вирусов в лимфоцитарном пуле может свидетельствовать как о повторном инфицировании, так и о недостаточной функциональной активности Т- и В-клеточного звеньев иммунитета, что еще раз подтверждает необходимость проведения длительных курсов виферонотерапии в программах реабилитации ЧБД.
Выводы
1. у ЧБД без клинических проявлений ОРЗ в 81,3% случаев обнаружены респираторные вирусы в носоглоточных смывах и в 53,5% — антигены респираторных вирусов в лимфоцитарном пуле клеток крови , что свидетельствует об их персистенции
2. Наличие респираторных вирусов в организме ЧБД без клинических проявлений ОРЗ патогенетически обосновывает проведение этиотропной и иммунокорригирующей терапии, направленной на активацию функционального состояния Т- и В- клеточного ответа и элиминацию вирусных патогенов
3. На фоне терапии вифероном в течение 30 дней у ЧБД не присоединялись ОРЗ, в 65,7 % случаев отмечена элиминация респираторных вирусов с эпителия носоглотки, в 94,3% — нарастание титров специфических антител, что свидетельствует об активации макрофагального, Т- и В-клеточного ответа
4. Увеличение обнаружения антигенов респираторных вирусов в лимфоцитарном пуле в 25,6% случаев может свидетельствовать о повторном инфицировании, что обосновывает проведение более длительных курсов виферонотерапии у ЧБД
Литература
1. Альбицкий В.Ю., Баранов А.А., Камаев И.А., Огнева М.Л. Часто болеющие дети. Н.Новгород: НГМА, 2003.
2. Самсыгина Г.А. Часто болеющие дети: проблемы патогенеза, диагностики и терапии. Педиатрия, 2004; 1: 66-73.
3. Рациональная фармакотерапия часто болеющих детей: пособие для врачей-педиатров, семейных врачей, студентов педиатрических факультетов медицинских ВУЗов. Под ред. М.Г. Романцова. Санкт-Петербург, 2006.
4. Кладова О.В. Профилактика ОРВИ «Гепоном» у часто болеющих детей. Первый конгресс педиатров-инфекционистов России, 2002.
5. Маркова Т.П., Чувиров Д.Г. Профилактика респираторных инфекций. Русский медицинский журнал, 2004; 1: 5-7.
6. Коровина Н.А., Заплатников А.Л., Чебуркин А.В., Захарова И.Н. Часто и длительно болеющие дети: современные возможности иммунореабилитации: рук-во для врачей. Москва, 2001.
7. Кладова О.В. Иммунопатогенез, клиника и лечение рецидивирующего крупа у детей. Автореф. дисс. д.м.н. М., 2003.
8. Фролов А.Ф. Персистенция вирусов. Механизмы и клинико-эпидемиологические аспекты. Винница, 1995.
9. Карпова Л.С., Попова Т.Л., Иванова Н.А. и соавт. Эпидемиологический анализ носительства вируса гриппа А у здоровых детей. Вопросы вирусологии, 1983; 3: 286-289.
10. Зуев В.А. Медленные вирусные инфекции человека и животных. Москва: Медицина, 1988.
11. Rocha E. et al. Antigenic and genetic variation in influenza A (H1N1) virus isolates recovered from a persistently infected immunodeficient child. J Virol., 1991; 65(5): 2340-2350.
12. Зуев В.А., Тенцов Ю.Ю., Шевченко А.М. и соавт. Персистенция вируса гриппа у детей с врожденной патологией ЦНС. Вопросы вирусологии, 1990; 6: 12-15.
13. Банников А.И., Родионова В.Б., Гринбаум Е.Б. и соавт. Длительное носительство геномных структур вируса гриппа в лейкоцитах крови детей с врожденной патологией центральной нервной системы. Вестник РАМН, 1994; 9: 25-27.
14. Исаева Е.И., Ровнова Т.А., Алипова Т.А. и соавт. Длительность выявления в лимфоцитах крови человека маркеров вируса гриппа. Вопросы вирусологии, 1994; 6: 262-265.
15. Кульчар Г., Дан П., Львов Н.Д. и соавт. Персистенция вируса простого герпеса и аденовирусов в лимфоцитах больных с опухолями урогенитального тракта. Вопросы вирусологии, 1990; 1: 50-52.
16. T. Adrian et al. Persistent enteral infections with adenovirus types 1 and 2 in infants: no evidence of reinfection. Epidemiol. Infect., 1988; 101(3): 503-509.
17. Garnett C.T., Erdman D., Xu W., Gooding L.R. Prevalence and quantitation of species C adenovirus DNA in human mucosal lymphocytes. J. Virol., 2002; 76(21): 10608-10616.
18. McNess A.L., Mahr J.A., Ornells D., Gooding L.R. Postinternalization inhibition of adenovirus dene expression and infectious virus production in human T-cell lines. J. Virol., 2004; 78(13): 6955-6966.
19. Кривицкая В.З., Яковлева Н.В., Александрова Н.И. Особенности анти-респираторно-синцитиального вирусного гуморального иммунитета при персистенции антигенов респираторно-синцитиального вируса у взрослых больных хроническим обструктивным бронхитом. Вопросы вирусологии, 1996; 5: 234-237.
20. Малиновская В.В., Деленян Н.В., Ариненко Р.Ю. Виферон: рук-во для врачей. Москва, 2007.




