Резюме: контагиозный моллюск распространенный дерматоз у детей младшего и среднего возраста. Проблемными этапами терапии являются выраженные болевые ощущения в момент удаления элементов моллюска и склонность к частому рецидивированию. Целью данного исследования явилась оценка эффективности местного анестетика при удалении элементов моллюска и противовирусного препарата как средства профилактики рецидивов заболевания. В статье отображены этиология, клинические особенности, новые методы диагностики заболевания.
Ключевые слова: контагиозный моллюск, дети, боль, обезболивание, рецидивы, интерфероны, лечение, профилактика.
Среди вирусных дерматозов детского возраста одним из наиболее часто встречающихся является контагиозный моллюск.
По данным ГУ ЦНИКВИ до 10 % из всех амбулаторных обращений к детским дерматологам приходится на данное заболевание [4].
Контагиозный моллюск (Molluscum contagiosum) – доброкачественное инфекционное заболевание кожи и слизистых оболочек, вызываемое ДНК-содержащим оспеноподобным вирусом. Возбудитель относится к семейству Poxviridae, роду Molluscipoxvirus, имеет овальную или прямоугольную форму, размер 230х330 нм.(рис.1). Проникая в клетки, вирус оказывает цитопатическое действие, способствуя образованию множественных внутриплазматических включений (моллюсковых телец) [8].
Рис.1.
Заражение происходит при непосредственном контакте с больным, через инфицированные предметы обихода, игрушки, половым путем. Инкубационный период составляет от 2 нед. до 2-6 мес. Клиническая картина дерматоза характеризуется образованием на коже или слизистых полушаровидных папул (узелков) телесного, бледно-розового цвета, размером от 1мм до 15 мм в диаметре, с пупковидным вдавлением в центре или без него (рис.2).
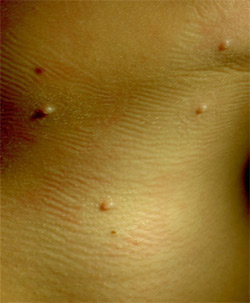
Рис.2.
Характерной особенностью является появление белой кашицеобразной массы при надавливании на элемент пинцетом.
Заболевание имеет склонность к рецидивам. Излюбленной локализацией являются лицо, грудь, внутренняя поверхность бедер, наружные половые органы. Клинические проявления заболевания могут быть представлены единичными и множественными высыпаниями. Дифференциальная диагностика в большинстве случаев не представляет затруднений и основывается на клинической картине заболевания, хотя нередки атипичные формы контагиозного моллюска: гигантские, ороговевающие, милиа- и акнеподобные элементы. Возможно присоединение вторичной инфекции с развитием экзематизации процесса. При необходимости используют лабораторные методы диагностики: бактериоскопический (обнаружение «моллюсковых телец» в содержимом узелков) и недавно разработанный в России метод идентификации вируса с помощью полимеразной цепной реакции, позволивший повысить качество и достоверность диагностики атипичных форм дерматоза [4].
Терапия заключается в удалении папул различными способами, хотя, по мнению некоторых авторов, возможна аутоинокуляция элементов и лечения в связи с этим не требуется. Но этот путь не всегда оправдан, так как в большинстве случаев наблюдается распространение высыпаний,больной ребенок становится источником вирусной инфекции и его местонахождение противопоказано в организованных коллективах.
Наиболее эффективным и безопасным способом лечения в Россиии за рубежом остается метод механического удаления папул пинцетом или кюрретаж ложечкой Фолькмана с последующей обработкой дезинфицирующим средством.
Наряду с преимуществами указанный способ имеет существенный недостаток — это выраженные болевые ощущения в момент выполнения лечебной манипуляции.
Результаты исследований, проведенные среди пациентов во время удаления элементов контагиозного моллюска, свидетельствуют о возникновении патофизиологических реакций в ответ на стрессовый стимул (изменение механики дыхания, ритма и частоты сердечных сокращений, АД, внутричерепного давления), а также негативных психологических и поведенческих реакций у всех детей, независимо от возраста (перевозбуждение, ночные кошмары, потеря недавно сформировавшихся навыков у детей младшего возраста, избегающее поведение ребенка)[2,3,6,9].
Для решения проблемы боли при проведении инвазивных манипуляций в дерматологической практике на базе отделения восстановительного лечения детей с болезнями кожи Научно-исследовательского института профилактической педиатрии и восстановительного лечения Научного Центра Здоровья Детей была изучена эффективность местноанестезирующего крема 5% «ЭМЛА».
Крем EMLA (Eutectic Mixtura of Local Anesthetics, эутектическая смесь местных анестетиков) является вводно-масляной эмульсией лидокаина и прилокаина (1:1), основным качеством которой, является хорошая абсорбирующая способность.
На сегодняшний день крем «ЭМЛА» успешно используется у детей при венепункциях, катетеризации периферических вен, криотерапии плоских гемангиом, проведении Circumcisio и др. [6].
В исследовании принимало участие 50 пациентов в возрасте от 8 мес. до 14 лет.
Пациенты разделились на две группы, согласно желанию их родителей: 45 детям (группа I) было произведено нанесение местноанестезирующего крема, а 5 детям (группа II) в связи с активным нежеланием родителей не производили нанесение крема.
По истечению рекомендуемого временного интервала провели удаление элементов контагиозного моллюска. Во время процедуры оценивалась реакция детей на манипуляцию по следующим критериям: настроение (уравновешенное или негативное), выражение лица (спокойное или появление плача), положение тела (спокойное или двигательное беспокойство).
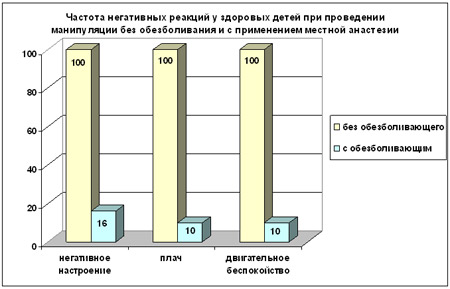
В результате анализа полученных данных ясно видны четкие различия в поведении детей: у 100% детей группы II развились отрицательные психологические реакции (настроение стало негативным, появился плач, двигательное беспокойство); в группе I у 16 % детей появилось негативное настроение, и у 10 % появился плач и двигательное беспокойство.
Приведенные данные свидетельствуют о хорошей эффективности местноанестезирующего крема. Негативные реакции отмечались у детей в возрасте от 2 до 4 лет, их возникновение, скорее, связано с особенностями возрастного периода пациентов, чем с возникновением самой боли.
Таким образом, для профилактики стрессовых реакций у детей применение местной анестезии должно являться необходимым этапом при проведении инвазивных манипуляций в дерматологической практике.
Второй немаловажной проблемой в борьбе с вирусным дерматозом является профилактика рецидивов заболевания.
Результаты исследований свидетельствуют о том, что в современных условиях контагиозный моллюск достоверно чаще возникает у детей в возрасте от 1 до 7 лет с недостаточно выраженным иммунным ответом на инфекционные агенты: часто болеющих ОРИ, перенесших гнойно-воспалительные заболевания (отиты, тонзиллиты и т.д), детские инфекции (ветряная оспа, краснуха, скарлатина). У многих детей выявляются клинические проявления других вирусных заболеваний (папилломавирусная, герпетическая инфекция) [4].
Установлено, что у детей с распространенными высыпаниями контагиозного моллюска и страдающими частыми ОРИ, другими заболеваниями вирусного и бактериального генеза, наблюдается как достоверное повышение количества зрелых Т лимфоцитов (СД3+), так и показателей активации иммунной системы (повышением уровней иммуноглобулинов, появление провоспалительных цитокинов и др.) [4].
Из анамнестических данных было известно, что высыпания контагиозного моллюска начинались с единичных элементов, но после очередного обострения ОРИ, гнойно-воспалительных воспалительных заболеваний приобретали распространенный характер.
Большинству больных ранее проводилось механическое удаление элементов, но чаще всего после первого удаления высыпания повторялись снова.
Каким образом можно предотвратить или сократить количество рецидивов?
В настоящее время в арсенале врача-педиатра достойное место занимают препараты интерферонов. Интерфероны – это группа биологически активных белков или гликопротеидов, синтезирующихся в процессе защитной реакции на чужеродные агенты [5]. Интерфероны обеспечивают разнообразное воздействие на клеточном и системном уровне. К биологическим эффектам интерферонов относят противовирусное, антипролиферативное, иммуномодулирующее, антимикробное.
Антивирусный эффект реализуется за счет подавления процессов транскрипции и трансляции вирусных матриц, что ведет к подавлению репликации вирусных частиц [1,5, 7].
В зависимости от класса интерфероны могут различными путями воздействовать на иммунную систему, изменяя продукцию и секрецию внутриклеточных белков, функциональную активность иммунокомпетентных клеток, количественный и качественный состав секретируемых цитокинов и т.д. [5].
Отдельный интерес представляет выявленное антибактериальное действие интерферонов в отношении ГРАМ+ и ГРАМ- микроорганизмов [7].
Склонность к рецидивирующему течению контагиозного моллюска у детей, страдающих частыми ОРИ, другими заболеваниями вирусного, бактериального генеза и особенности биологических эффектов ИФН явились основанием для включения человеческого рекомбинантного а2b интерферона (Виферон) в исследование по изучению профилактического действия препарата.
Виферон – комплексный препарат, в состав которого, помимо основного действующего вещества, входят мембраностабилизирующие компоненты-антиоксиданты — а-токоферола ацетат (витамин Е) и аскорбиновая кислота (витамин С). Результатом такого сочетания является усиление противовирусной активности рекомбинантного интерферона в 10-14 раз иувеличения иммуномодулирующего воздействия на Т- и В-лимфоциты, нормализация содержания иммуноглобулина Е и т.д. [5].
В исследовании принимало участие 50 пациентов в возрасте от 2 до 13 лет.
Все пациенты имели распространенные высыпания от 10 и более элементов на разных участках кожного покрова. Длительность заболевания составляла от 1 года до 3ех лет, количество рецидивов от 1 до 5.
Пациенты с ограниченными высыпаниями в исследование не включались.
В зависимости от методов лечения пациенты были разделены на две группы.
Пациентам группы I (25 детей, из которых 20 в возрасте от 2 до 10 лет, и 5 – от 10 до 13 лет) в терапию помимо механического удаления элементов было включено применение человеческого рекомбинантного а2b интерферона в виде ректальных суппозиториев.
Пациентам группы II (25 человек, из которых 23 пациента в возрасте от 2 до 10, и 2 пациента в возрасте от 10 до 13) проводилось только механическое удаление элементов пинцетом.
Ректальные суппозитории «Виферон» были назначены пациентам в зависимости от возраста в дозах:
* для детей младше 7 лет 150 000 МЕ (Виферон -1)
* для детей старше 7 лет 500 000 МЕ (Виферон-2)
Рекомендовали применять по одному суппозиторию с 12-часовым интервалом ежедневно в течение 10 дней, далее по 1 суппозиторию с 12-часовым интервалом 3 раза в неделю в течение 1 мес.
Критериями эффективности терапии служили показатели полного отсутствия рецидивов или увеличение межрецидивных периодов, а также уменьшение распространенности высыпаний.
Результаты терапии оценивались в три этапа: через 1 мес. после окончания терапии, через 3 и 6 мес.
Сопосталялась частота возникновения рецидивов в двух группах через 1, 3 и 6 мес. Различия считались достоверными при Р
По результатам 6-месячного наблюдения из группы I у 4 пациентов (16%) отмечалось появление единичных элементов, у 21оставшихся пациентов рецидивов не наблюдалось.
В группе II у 12 пациентов (48%) наблюдался рецидив заболевания и у 13 детей отсутствие высыпаний.
* r = 0,34 при p
Список используемой литературы:
1.Алексеев К.В., Шалдырван Е.А. Лекарственные формы интерферонов//Ж ., M., 1990.-№9
2. Быков М.В., Айзенберг В.Л, Жиряков Д.Д., Тиуков И.В., Анбушинов В.Д., Кутузова И.В. Опыт применения местно-анестезирующего крема ЭМЛА при катетеризации периферических вен у детей// Ж. Вестник интенсивной терапии, 2002 г., №1, Анестезиология 3. Клипинина Н.В. Некоторые особенности восприятия и переживания боли детьми: взгляд психолога// Ж. Русский медицинский журнал, 2007 г.
4. Кондрахина И.Н. Оптимизация лечения детей, больных контагиозным моллюском, на основании изучения клинических и иммунологичеких показателей (клинико-лабораторное исследование): Дисс…. канд. мед. наук –М., 2006 г.
5.Малиновская В.В., Н.В. Деленян, Р.Ю. Ариненко, Е.Н. Мешкова// Виферон. Руководство для врачей, М., 2006 г.
6. Ражев С.В., Степаненко С.М., Гераськин А.В., Хусаинов Б.Э. Опыт использования ЕMLA-крема для обезболивания у детей в условиях хирургического стационара одного дня// Ж. Анестезиология и реаниматология, №4, 1999 г.
7.Рафальский В.В. Клиническое применение препаратов интерферона//
8.Скрипкин Ю.К., Мордовцев В.Н.// Руководство для врачей, М.,1999 г.,т.1, стр.462.
9. Снисарь В.И. Боль у детей// Г. «Здоровье Украины», 2007 г.
10. Шабалов Н.П., Иванов С.Л. Боль и обезболивание в неонаталогии., // М. 2004 г.
11.Тоpical anaesthesia of the skin: a review. J.A. Freeman, E. Doyle, N.S. Morton// Department of Anaesthetics, Royal Hospital for Sick Children, Yorkhill, Glasgow, UK.




