Л.Н. Мазанкова, Г.В. Крючкова, Г.Д. Гусева.
ГОУ ДПО РМАПО Росздрава.
Инфекционная клиническая больница №2, г. Москвы.
В статье рассмотрены клинико-лабораторные критерии бактериальных гнойных менингитов различной этиологии у детей. Выявлены особенности продукции провоспалительных цитокинов (ИЛ-8, ФНО-?), ?, ?, ?-интерферона в крови и в ЦСЖ при БГМ разной этиологии. Определена тактика применения виферона у детей с БГМ.
Бактериальный менингит – воспаление мягкой и паутинной мозговых оболочек, а также структур субарахноидального пространства, возникающее вследствие проникновения бактерий и продуктов их жизнедеятельности в организм человека. Факторами, влияющими на заболеваемость БГМ и смертность, являются тяжелое состояние больного в дебюте заболевания, резистентность возбудителя к антибактериальным препаратам, отсутствие точных сведений о патогенезе менингита.
По данным зарубежной литературы показатели заболеваемости БГМ колеблются от 5 до 10 на 100 тыс. детского населения, при этом 70-80% всех случаев приходится на возраст до 5 лет [1]. В России уровень заболеваемости БГМ не известен, так как официально регистрируется только менингококковая инфекция (МИ), составляющая в2008 г. 6,3, в2009 г. – 5,8 на 100 тыс детского населения по данным Федерального центра Госсанэпиднадзора РФ. По результатам работы Российского центра по МИ и БГМ в Российской Федерации отмечается низкий уровень этиологической расшифровки БГМ – 37%, лабораторное подтверждение генерализованных форм менингококковой инфекции (ГФМИ) в среднем составляет 41%, а БГМ не менингококковой этиологии – 30%, что свидетельствует о несовершенстве лабораторной диагностики и затрудняет разработку алгоритма дифференциальной диагностики менингитов, изучение особенностей их современного течения, определение тактики лечения и профилактики [2].
В отечественной и зарубежной литературе широко представлены работы об особенностях иммунопатогенеза БГМ. Установлено значительное снижение фагоцитарной активности нейтрофилов, дефицит комплемента и sIgA, клеток CD3+, CD4+, CD8+, ЦИК, что указывает на ведущую роль в патогенезе нарушения иммунного гомеостаза с депрессией местного и системного иммунитета при нейроинфекциях у детей. Однако, роль цитокинов в иммунопатогенезе БГМ изучена недостаточно. Опубликованы результаты исследований, доказывающих патогенетическую роль ИЛ-6, ИЛ-1?, ФНО-? при менингококковой инфекции, большинство работ касалось изучения цитокинов в крови при развитии инфекционно-токсического шока (ИТШ) у больных с МИ, менингококкемией [3,4]. В отечественной литературе в ряде работ освещены особенности иммунного ответа при ГФМИ с определением продукции цитокинов в крови и в ликворе у детей и взрослых, доказана роль так называемого «цитокинового взрыва» в реализации тяжелых гипертоксических форм МИ, ИТШ [5,6]. Однако, при нейроинфекциях другой этиологии роль цитокинов в иммунопатогенезе не изучена. Не определены особенности изменения цитокинового статуса при Hib-менингите в сравнительном аспекте с менингитами другой этиологии.
Предлагаемые методы иммунотерапии при нейроинфекциях у детей ограничены рекомендациями использования индукторов интерферона, внутривенных иммуноглобулинов, эффективность которых при БГМ доказана в единичных работах. До настоящего времени не определена тактика иммунокоррекции нарушений интерфероногенеза в остром периоде заболевания.
Целью настоящего исследования явилось совершенствование тактики иммунотерапии бактериальных гнойных менингитов (БГМ) у детей с учетом особенностей изменения цитокинового статуса в остром периоде заболевания.
Материалы и методы. Было обследовано 117 больных с бактериальными гнойными менингитами в возрасте от 2мес. до 14 лет. В возрастной структуре преобладали дети от 1 года до 5 лет (57%), дети старше 5 лет поступали в стационар реже (20%). Среди пациентов преобладали мальчики, составившие при БГМ — 59%, в том числе при МИ – 61,3%, при Hib-менингите – 59,4%, при БГМ неуточненной этиологии – 53,8%. В качестве сопутствующей патологии у детей с БГМ регистрировались атопический дерматит (4,3%), инфекция мочевыводящих путей (4,3%), анемия (5,1%), отит (5,1%).
У 33 детей с БГМ определяли концентрацию провоспалительных цитокинов (ИЛ-8,ФНО-?)-медиатoров клеточного иммунитета и уровень продукции интерферонов (ИФН-?,? и ?) в сыворотке крови и в ЦСЖ, взятых при поступлении в стационар до начала этиотропной и иммунной терапии. Исследование цитокинов проводилось в лаборатории онтогенеза и коррекции системы интерфероногенеза ГУ НИИ эпидемиологии и микробиологии им. Н.Ф.Гамалеи РАМН (заведующая лабораторией — д.б.н., проф. В.В.Малиновская). Контрольную группу для сравнения цитокинов в ликворе составили 10 детей с ОРВИ без менингита. Содержание цитокинов в крови сравнивали с нормами здоровых детей, разработанными в лаборатории ЗАО «Вектор-Бест».
Основную группу составили 29 детей от 11 месяцев до 12 лет с БГМ, получавшие на фоне базисной терапии антибиотиком Виферон в возрастных дозировках (от 1 года до 7 лет по 150000 МЕ 2 раза в сутки; от 7 до 14 лет по 500000 МЕ 2 раза в сутки). Группу сравнения составили 30 детей с бактериальными гнойными менингитами, получавшие только антибактериальную терапию.
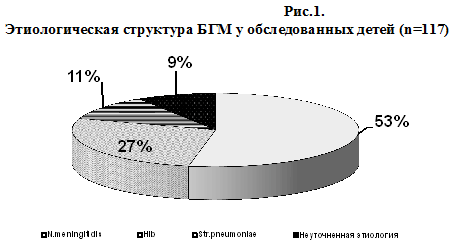
Статистическая обработка данных проводилась с помощью программ Statistika 6,0 Statsoft Inc. (USA). Анализ вида распределения количественных признаков проводился с помощью критерия Шапиро-Уилка. Для сравнения двух независимых выборок использовались t– критерий Стьюдента непараметрический U-тест Манна-Уитни и родственный ему критерий Уилкоксона. Корреляционный анализ проводили методом Спирмана. При сравнении трех и более независимых групп использовали ранговый анализ вариаций по Краскеллу-Уоллису и Медианный тест. Для сравнения несвязанных групп по качественным признакам использовался критерий ?2 и точный критерий Фишера с учетом поправки Бонферрони для множественных сравнений. При проверке гипотез статистически значимыми результаты считались при достигнутом уровне значимости pРезультаты исследования. В результате проведенных исследований этиология БГМ подтверждена у 89% детей, из них 53% (62 ребенка) — менингококковая этиология, 27% (32 ребенка) — гемофильная этиология, 9% (10 детей) — пневмококковая этиология и менингит неуточненной этиологии верифицирован у 11% (13 детей), (рис.1).
Этиология заболевания определялась на основании исследования ЦСЖ и крови, взятых в первые сутки от момента поступления больного в стационар (рис.2).
Отрицательные результаты посева ЦСЖ, РЛА и РНГА были получены у 22,6% (n=13) пациентов, однако этим детям был поставлен диагноз менингококковой инфекции по совокупности эпидемиологического анамнеза, типичной клинической симптоматике острого периода и течения заболевания, описанных в литературе. Средний возраст детей, имевших отрицательные результаты исследований на менингококк, составил 2,8±0,6 года.
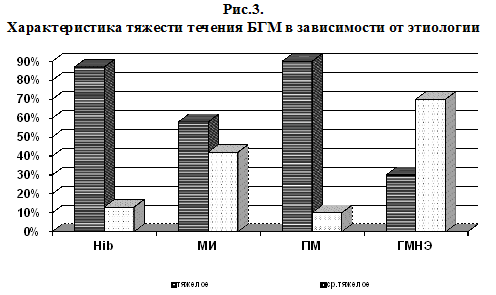
Диагноз гнойного менингита неуточненной этиологии (ГМНЭ) устанавливался после получения отрицательных результатов исследования ЦСЖ и крови иммунохимическим, бактериологическим и серологическим методами при наличии характерной эпидемиологической и клинической картины, а также изменений в ликворе воспалительного характера с преобладанием нейтрофильного плеоцитоза и протеинорахии. Течение заболевания у 77 детей (66%) было расценено как тяжелое, у 40 детей (34%) как среднетяжелое.
При анализе тяжести течения заболевания получены достоверные различия в преобладании тяжелых форм при Нib- и пневмококковом менингите (p=0,001), гнойные менингиты неуточненной этиологии отличались доброкачественным течением (рис.3).
По наличию осложнений БГМ достоверной разницы выявлено не было, одинаково часто встречались отек головного мозга (22%), нейросенсорная тугоухость (6%), артрит (6%), кардиопатия (6%), гидроцефалия (3%), а также инфекционно-токсический шок (2%), атаксический синдром (2%), ДВС-синдром (1%), неврит лицевого нерва (1%).
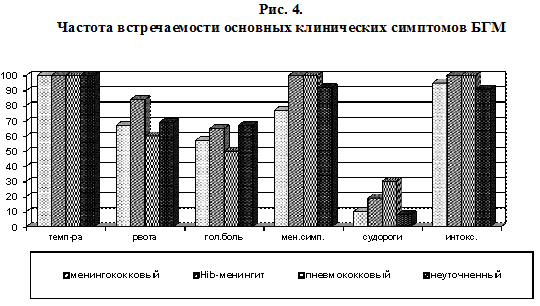
В клинической картине заболевания при БГМ разной этиологии преобладала лихорадка свыше 38?С при комбинированных формах менингококковой инфекции (р=0,044), в частоте встречаемости основных симптомов менингита отличительных критериев не выявлено (рис.4).
Обращает на себя внимание низкий процент развития судорожного синдрома у детей в группе БГМ (11,1%), однако достоверно чаще в 1-2 сутки заболевания судороги отмечались при Hib-менингите (46%) и пневмококковом менингите (23,4%) в отличие от ГМНЭ (7,6%) и менингококкового менингита (15,4%), р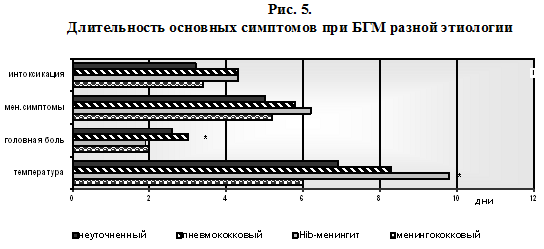
показал, что наиболее длительно сохраняются лихорадка (в среднем 9 дней, р0,05), чем при других менингитах, сохранялось нарушение сознания.
При сопоставлении показателей ЦСЖ выявлено, что наиболее высокие цифры плеоцитоза характерны для Нib-менингита (в среднем 4565,0, рТаблица 1.
Сравнительный анализ спинномозговой жидкости при менингитах разной этиологии
|
Этиология |
Плеоцитоз кл. в 1 мкл |
Белок г/л |
Глюкоза Мм/л |
абсолютные значения |
|
|
нейтрофилы |
Лимфоциты |
||||
|
Hib-менингит |
4565,0 |
2,400* |
1,20** |
4038,5 |
56,1 |
|
Менингококк |
3438,0 |
1,450** |
2,60 |
4059,6 |
185,0 |
|
Пневмококк |
807,0 |
1,115 |
2,80 |
792,0 |
30,0 |
|
Неуточненнойэтиологии |
1392,0 |
0,590 |
3,60 |
1127,3 |
34,5 |
|
Краск.-Уоллис |
0,021 |
,001 |
0,027 |
0,039 |
0,045 |
|
Медианный тест |
>0,05 |
,001 |
0,084 |
>0,05 |
0,021 |
*p**p
При исследовании ИЛ-8 в сыворотке крови и ликворе у 33 детей с БГМ установлено, что в сыворотке крови у большинства детей (91,9%) показатель ИЛ-8 был низким и в среднем составил (2,2±0,9 пг/мл), у 3 детей (9,1%) отмечалось незначительное повышение этого показателя в крови от 13,1пг/мл до 26,6±7,3пг/мл. В то же время в ликворе, в остром периоде БГМ, наблюдалось выраженное повышение концентрации ИЛ-8, превышающее показатели контрольной группы почти в 100 раз (р
Не было отмечено повышения концентрации ФНО-? в сыворотке крови (в среднем 1,4 пг/мл), в то время как в ликворе у большинства обследованных детей концентрация этого цитокина превышала нормативные показатели в 150 раз и в среднем составила 383,3±178,9 пг/мл (рТаблица 2
Показатели провоспалительных цитокинов в сыворотке крови и ЦСЖ при БГМ в остром периоде болезни (M±m)
|
Цитокин |
Объект исследования |
БГМ n=33 |
Контр. Группа n=10 |
Р |
|
ИЛ-8 пг/мл |
Сыворотка крови |
6,12±1,4
|
0-10 |
Р>0,05 |
|
ЦСЖ |
11929,6±2410,2 |
105,5
|
Р |
|
|
ФНО-? пг/мл |
Сыворотка крови |
1,4±0,6
|
0-6
|
Р>0,05 |
|
ЦСЖ |
383,03±178,9
|
2,6
|
р
|
Для уточнения роли провоспалительных цитокинов при БГМ, проведено сопоставление тяжести и длительности основных клинических симптомов заболевания и показателей плеоцитоза у детей 2-х групп с разным уровнем ИЛ-8 в ликворе: первую группу составили 16 детей, у которых уровень ИЛ-8 не превышал 10000пг/мл, во вторую группу вошли 11 детей, у которых уровень ИЛ-8 был от 10674 до 44101пг/мл. Сравнение клинических проявлений в зависимости от уровня ФНО-? также было проведено в 3-х группах с разными показателями этого цитокина в ликворе. Достоверно различались обе группы только по показателям плеоцитоза, высота которого коррелировала с выраженностью продукции ИЛ-8 в сыворотке крови (р
Установлено, что высота плеоцитоза нарастала в зависимости от уровня продукции ФНО-? у детей с тяжелыми формами заболевания. При нормальных показателях ФНО-? менингит протекал в среднетяжелой форме без осложнений у 82% (таблица 3).
Таблица 4
Зависимость степени тяжести БГМ и плеоцитоза от уровня ИЛ-8 и ФНО-? в ЦСЖ
| Критерии | ИЛ-8
n=16 |
ИЛ-8
>10000 пг/мл n=11 |
ФНО-?
пг/мл n=8 |
ФНО-?
>100 пг/мл n=10 |
ФНО-?
в норме n=11 |
| Плеоцитоз | 1381,1±
605,0* |
5492,8±
1096,5* |
3045±
1455,3* |
5225,8±
1177,8* |
398,9±
264,3* |
| Ср.тяжелая форма | 63%* | 18%* | 25%* | 20%* | 82%* |
| тяжелая форма | 37%* | 82%* | 75%* | 80%* | 18%* |
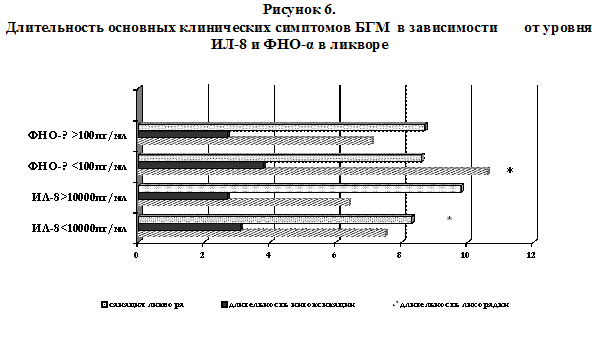
*достоверность различий между группами ?0,05). Сопоставление основных клинических симптомов БГМ у детей с разным уровнем ФНО-? и ИЛ-8 представлено на рисунке 6.
При проведении сравнительного анализа уровней интерферонов в сыворотке крови и ликворе выявлено, что средние показатели концентрации интерферонов (ИФН) в крови достоверно не превышали таковые в контрольной группе. Отмечено незначительное повышение ИФН-? в 1,5 раза (8,13 пг/мл) в сыворотке крови, в то время как в ликворе этот показатель возрос более чем в 7 раз (15,6 пг/мл) (табл.5).
Таблица 5
Показатели интерферонов в сыворотке крови и ЦСЖ при БГМ в остром периоде болезни (M±m).
| Цитокин | Объект исследования |
БГМ n=33 |
Контр. группа n=10 |
| ИФН-?
Пг/мл |
Сыворотка крови |
8,13±2,4
|
0-5 |
| ЦСЖ |
15,6±10,0 |
2,2±0,5 |
|
| ИФН-? МЕ/мл
|
Сыворотка крови |
10,1±2,0
|
0-11 |
| ЦСЖ |
2,3±0,6
|
2,8±1,3
|
|
| ИФН-?
пг/мл |
Сыворотка крови |
4,7±1,0
|
0-10 |
| ЦСЖ |
39,4±25,0*
|
2,5±0,9* |
* р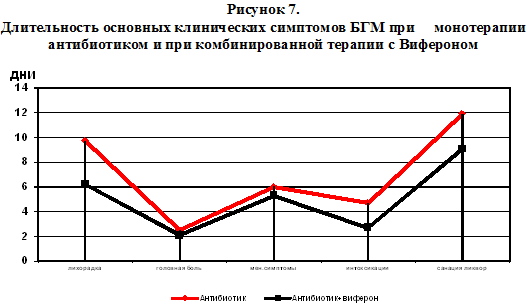
Продолжительность головной боли отмечалась у пациентов основной и контрольной групп в течение 2,5±0,3 и 2,1±0,3 дней соответственно, р=0,34, тогда как длительность сохранения рвоты была достоверно меньше у детей с БГМ, получавших только базисную терапию (1,2±0,1 против 1,8±0,2 дней у детей основной группы, р=0,036). Менингеальные симптомы регистрировались в течение 5,3±0,2 дней у детей, получивших Виферон и 6,03±0,3 дней у детей контрольной группы (р=0,11). Длительность симптомов интоксикации сокращалась у детей основной группы до 2,7±0,15 дней, тогда как в группе сравнения их продолжительность составила 4,7±0,2 дня (рЛитература:
1). Скрипченко Н.В Актуальные проблемы инфекционных заболеваний нервной системы у детей /Н.В. Скрипченко, М.В.Иванова, Г.П.Иванова, с соавт. //Педиатрия, 2007,т.86, №1, с.101-115
2). Королева И.С. Менингококковая инфекция и гнойные бактериальные менингиты / руководство по лабораторной диагностике // И.С.Королева, Г.В.Белощицкий-2007-с.12-25
3). Молочный В.П. Цитокиновый статус ликвора у детей с менингококковым и энтеровирусным менингитами /В.П.Молочный, Е.С.Новик, Г.Г.Обухова// Жур.детские инфекции 2007г.,№2.с.10-12.
4). Сорокина М.Н. Менингококковая инфекция у детей /М.Н.Сорокина и др. //Спб.,2003.с-49
5). Фомин.В.В. Иммунокорригирующая терапия при менингитах у детей / В.В.Фомин, Ю.Б.Хаманова, О.А.Чеснокова, Я.Б.Бейкин // Жур. детские инфекции, приложение, материалы 7 Российского конгресса, детских инфекционистов, актуальные вопросы инфекционной патологии и вакцинопрофилактики, 2008, 3-5 декабря, с.-153
6). Хаманова Ю.Б. Типы иммунного реагирования при менингококовой инфекции у детей / Ю.Б. Хаманова, Ю.Г. Лагерева // материалы VI конгресса детских инфекционистов Роcсии, актуальные вопросы инфекционной патологии и вакцинопрофилактики, 2007г.,13-14декабря, с.-112