И.Н. Захарова, Х.И. Курбанова, В.В. Малиновская, Н.А. Коровина.
Российская медицинская академия последипломного образования Минздрава России, Москва.
Представлены результаты исследования клинико-иммунологической эффективности местного применения рекомбинантного препарата интерферона ?-2? (Виферон, мазь) при острой респираторной вирусной инфекции (ОРВИ) различной этиологии у 100 детей раннего возраста. Было показано, что использование местной мазевой формы препарата позволило сократить продолжительность выраженности симптомов заболевания и достичь элиминации возбудителей во входных воротах ОРВИ без системного воздействия на иммунную систему ребенка. Защитное действие Виферона (мази) в отношении повторной вирусной контаминации у больных ОРВИ позволяет использовать его для предупреждения реинфицирования детей в условиях стационара и в организованных коллективах.
Актуальность проблемы острых респираторных вирусных инфекций (ОРВИ) не вызывает сомнения и определяется прежде всего высоким уровнем заболеваемости среди детей всех возрастных групп. Наиболее высокая заболеваемость острыми респираторными инфекциями наблюдается в детском возрасте, причем 95 % всех случаев острых поражений дыхательных путей приходится на их долю [1]. По данным Федерального центра Госсанэпиднадзора России, в 2011 г. зарегистрировано более 30 млн случаев заболеваний острыми инфекциями верхних дыхательных путей, в т. ч. более 21 млн у детей до 17 лет [2]. Известно, что высокий уровень заболеваемости ОРВИ объясняется многообразием этиологических факторов (насчитывается более 500 возбудителей респираторных инфекций), а также быстротой и легкостью передачи возбудителей (воздушно-капельный путь), их высокой контагиозностью и изменчивостью [3].
Установлено, что перенесенные ОРВИ обычно не оставляют после себя длительного и стойкого иммунитета. Кроме того, отсутствие перекрестного иммунитета, а также множество серотипов возбудителей ОРВИ способствуют развитию заболевания у одного и того же ребенка по нескольку раз в год. Повторные ОРВИ приводят к снижению общей сопротивляемости организма, развитию транзиторных иммунодефицитных состояний, задержке физического и психомоторного развития, аллергизации, препятствуют проведению профилактических прививок и т. д. Весьма значимы и экономические потери, обусловленные ОРВИ, – как прямые (лечение и реабилитация больного ребенка), так и непрямые (связанные с нетрудоспособностью родителей) [1].
Наиболее распространенными возбудителями ОРВИ у детей являются различные респираторные вирусы – адено-, рино-, респираторно-синцитиальной инфекции (РС-инфекция), гриппа и парагриппа, корона-, метапневмовирусы и др. [4–8]. Одним из самых часто встречаемых при ОРВИ считается риновирус. Он остается причиной по крайней мере 25–30 % всех вирусных заболеваний респираторного тракта. Риновирус относится к семейству пикорнавирусов. Известно свыше 100 серотипов риновируса, способных вызывать инфекцию у взрослых и детей [9]. Первичной областью поражения при риновирусной инфекции считают слизистые оболочки назофарингеальной области, т. к. М-клетки лимфоэпителиальной зоны аденоидной ткани содержат рецепторы межклеточных молекул адгезии 1 к риновирусу [10]. Размножение вируса индуцирует продукцию таких медиаторов воспаления, как кинины, интерлейкин-1 и -8, гистамин, что приводит к запуску 1-й фазы воспаления.
Большинство пандемий гриппа вызываются вирусом гриппа А, эпидемии – вирусами типов А и В [11], эндемичные вспышки– вирусами В и С. Поражение респираторного тракта при гриппе является ведущим. Катаральные симптомы в виде заложенности носа или небольшого ринита и кашля наблюдаются у всех больных. Отличительной особенностью гриппа от других форм ОРВИ является вероятность развития тяжелых форм инфекции, сопровождающихся выраженным гипертермическим, менингоэнцефалитическим и геморрагическими синдромами [12].
Вирусы парагриппа и РС-вирус относятся к семейству парамиксовирусов. Парагриппозная инфекция может быть заподозрена в случае развития у ребенка острой лихорадки с катаральными явлениями, фаринготонзиллита и синдрома крупа.
РС-инфекцию диагностируют на основании лихорадки с картиной бронхиолита с развитием обструктивного синдрома, дыхательной недостаточности, при умеренном повышении температуры тела [13]. Широкое распространение РС-вирусов провоцирует развитие эпидемических вспышек, особенно у детей раннего возраста [14]. Общей особенностью парагриппа и РС-инфекции является отсутствие стойкого иммунитета, а высокий уровень антител в крови детей не дает надежной гарантии против повторного заражения РС-вирусом. В связи с этим данные вирусы представляют особую опасность, прежде всего для ослабленных детей, а вспышки могут протекать в виде внутрибольничных инфекций [15, 16].
Клинические исследования показывают, что аденовирусная инфекция, вызывающая около 4–6 % респираторных заболеваний, протекает значительно мягче гриппозной, диагностируется на основании лихорадки, симптомов катара верхних дыхательных путей, гиперплазии лимфоидной ткани ротоглотки, увеличения шейных лимфатических узлов, характерного поражения слизистых оболочек глаз [17]. Нередко развиваются рвота и понос, увеличивается печень.
Сравнительно реже выявляются коронавирусы, что связано прежде всего с техническими трудностями их идентификации [18]. Семейство коронавирусов включает 13 видов (респираторные и энтеральные коронавирусы человека и животных). Респираторные коронавирусы человека представлены четырьмя серотипами, их геном представлен одноцепочечной РНК. При коронавирусной инфекции чаще всего наблюдается острый профузный насморк, длящийся до 7 дней без повышения температуры. Возможны головная боль, кашель, фарингит. У детей болезнь имеет более тяжелое течение (бронхиты, пневмонии, лимфаденит шейных лимфатических узлов). Коронавирусные инфекции имеют сезонный характер и распространены в основном в осенне-зимний период.
Заболевание часто имеет характер внутрисемейных и внутрибольничных вспышек. Коронавирусы часто ассоциируются с вирусами гриппа А, РС- или аденовирусами и способствуют утяжелению течения заболевания [19].
Кроме этого ОРВИ могут вызывать пикорнавирусы, реовирусы, вирусы ECHO и Коксаки (типы А и В), метапневмовирусы, бокавирус человека. Человеческий метапневмовирус является одной из ведущих причин возникновения инфекций дыхательных путей у детей первого года жизни, вызывая заболевания, симптоматически сходные с инфекциями, возникающими при инфицировании РС-вирусом [20]. Клинически бокавирусная инфекция во многом сходна с типичными ОРВИ, однако в большинстве случаев приводит к развитию обструктивного синдрома, нередко ОРВИ бокавирусной этиологии сопровождается диспепсией. Наиболее тяжелое течение отмечается у детей до 3 лет [21].
Воспалительные изменения слизистой оболочки верхних дыхательных путей при ОРВИ, являющейся первым барьером на пути воздействия патогенов (вирусов, бактерий), опосредованны прежде всего изменениями местного иммунитета. Поэтому патогенетически в последние годы в лечении ОРВИ оправданно получившее распространение использование рекомбинантных препаратов интерферона. Показано, что противовирусные и антибактериальные свойства интерферонов в полной мере проявляются как при ректальном, так и при местном их применении [22–25].
Цель исследования: оценить клинико-иммунологическую эффективность местного применения рекомбинантного препарата интерферона ?-2? (Виферон, мазь) при ОРВИ различной этиологии у детей раннего возраста.
В задачи исследования входило:
1. Определить этиологическую структуру ОРВИ у наблюдаемых детей.
2. Установить влияние интраназального применения Виферона (мази) на клиническое течение ОРВИ с параллельной оценкой состояния местного иммунитета (назальные смывы).
3. Оценить динамику элиминации этиологически значимых вирусов со слизистой оболочки носа при интраназальном применении Виферона (мази) в лечении детей, больных ОРВИ.
Материал и методы
Исследование этиологической структуры ОРВИ с оценкой эффективности интраназального применения детьми с ОРВИ противовирусного и иммуномодулирующего препарата Виферон (мази) проводилось на базе Тушинской детской городской больницы. Под наблюдением находились 100 больных детей в возрасте от 1 года до 6 лет, в т. ч. 57 мальчиков и 43 девочки. Все дети были госпитализированы в специализированное отделение острой респираторно-вирусной инфекции в первые 48 часов от начала заболевания. Больные были разделены на две группы: основная – 60 больных, которые кроме базисной терапии по поводу ОРВИ получали препарат Виферон (мазь) в возрастных дозировках, группа сравнения – 40 больных, которые получали плацебо. Нами было проведено рандомизированное двойное слепое контролируемое исследование.
Диагноз ОРВИ у детей подтвержден в лаборатории ГУ НИИ эпидемиологии и микробиологии им Н.Ф. Гамалеи РАМН на основе индикации и идентификации вирусных антигенов и специфических антител к ним с помощью полимеразной цепной реакции (ПЦР). Выделение ДНК/РНК для исследования проведено с использованием комплекта реагентов для выделения нуклеиновых кислот “Проба-НК” производства фирмы “НПФ ДНК-Технология” (Россия), согласно инструкции по применению комплекта. Амплификация и детекция вирусной ДНК осуществлена с использованием интеркалирующего красителя SYBR-green на амплификаторе для проведения ПЦР в реальном времени ICycler IQ фирмы “Bio-Rad” (США). Материалом для ПЦР-диагностики стали смывы из носа, забираемые с помощью одноразовых зондов с ватными тампонами. После забора материала зонды помещали в одноразовую пробирку, содержащую 1 мл среды, экспозиция составляла от 30–60 минут. До проведения исследования пробирки с материалом маркировали, замораживали и хранили при температуре -20 °С до момента исследования.
Всем детям проведена оценка показателей интерферонового (ИФН-?, ИФН-? и цитокинового статусов (ФНО-?, SIgA) и исследование факторов мукоцилиарной защиты носоглотки путем определения уровней секреторного иммуноглобулина А (IgA) в назальном секрете. Обследование детей проходило дважды: в острый период заболевания (1–2-й день болезни) и в период реконвалесценции (6–7 день-й болезни).
Результаты исследования
В результате оценки тяжести ОРВИ установлено преобладание среднетяжелых форм заболевания у 79 % больных. В наблюдаемых группах распределение детей по тяжести заболевания было аналогичным: в основной группе – 80 % больных, в группе сравнения – 77,5 %, р > 0,05. Тяжелые формы ОРВИ были диагностированы в 20,0 и 22,5 % случаев соответственно.
Наиболее часто у детей отмечался ларинготрахеит, который далее у многих из них переходил в круп. Явления ларинготрахеита имели 40 %, крупа – 39 % больных. Круп был диагностирован у 41,7 % детей основной группы и у 35 % – группы сравнения (р > 0,05).
У трети (30 %) больных ОРВИ выявлены признаки фарингита: в основной группе – у 33,3 %, в группе сравнения – у 25 % детей. Различия не были статистически достоверными (р > 0,05). Бронхообструктивный синдром развился у 10 % больных. Ларингит и трахеобронхит отмечены в 2 и 3 % случаев соответственно.
Неосложненное течение ОРВИ наблюдалось среди 25 % детей основной группы и 35 % (р > 0,05) – группы сравнения. Тяжелые осложнения в виде пневмонии, бронхита и отита имели место в 13 % случаев. В основной группе на долю этих больных пришлось 13,3 %, в группе сравнения – 12,5 %. Следует отметить, что в основной группе преобладала пневмония (5,0 против 2,5 %) и бронхит (6,7 против 5,0 %), в группе сравнения – отит (5,0 против 1,7 %). Однако различия были достоверными только в отношении отита (р 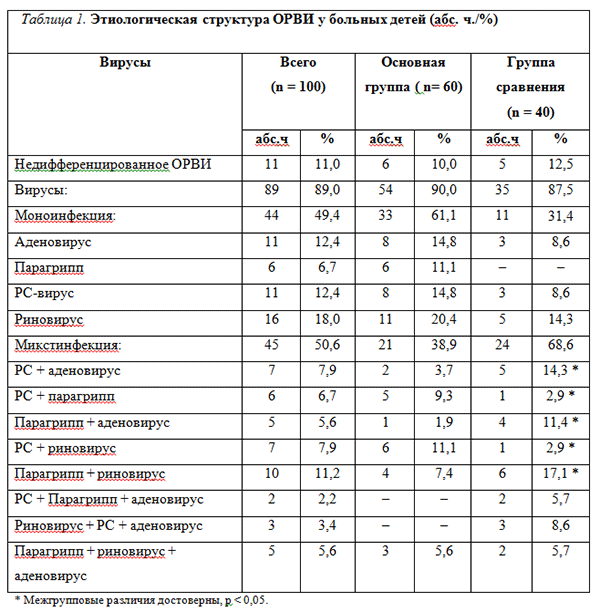
Нами изучен интерфероновый ответ в зависимости от наличия вирусной контаминации. Более выраженное угнетение продукции интерферонов отмечено при ОРВИ с установленной вирусной этиологией, чем при недифференцированном остром респираторном заболевании: ИФН-a, (4,4 ± 1,3 против 7,43 ± 5,4 пкг/мл), ИФН-? (3,7 ± 2,4 против 4,65 ± 3,6 пкг/мл) и sIgA (8,8 ± 6,3 против 10,6 ± 9,6 пкг/мл), p 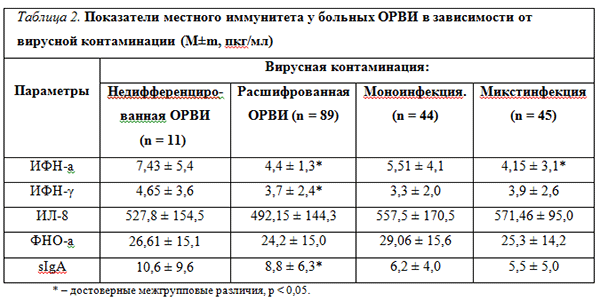
Показатели местного иммунитета у больных ОРВИ имели свои особенности в зависимости от этиологической причины заболевания, которые определялись концентрацией в назальных смывах ИФН-a, ИФН-? – 3,3±1,05 пкг/мл и sIgA – 4,7±0,5 пкг/мл, при риновирусной инфекции – 4,45±1,1 пкг/мл, 3,63±1,0 пкг/мл и 5,1±1,1 пкг/мл соответственно (табл. 3).
При сравнении интерферонового статуса при парагриппе и РС-вирусной инфекции также были выявлены различия.
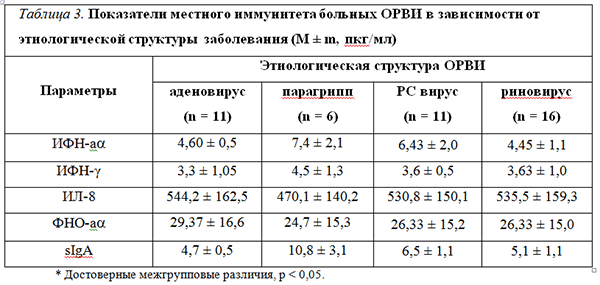
Было показано, что РС-вирус оказывает более выраженное, нежели вирус парагриппа, воздействие на уровень индуцируемой продукции ИФН-a и -?, а также секреторных IgА: ИФН-a – 6,43 ± 2,0 против 7,4 ± 2,1 пкг/мл), ИФН-? – 3,6 ± 0,5 против 4,5 ± 1,3 пкг/мл) и sIgA – 6,5 ± 1,1 против 10,8 ± 3,1 пкг/мл), p 
. 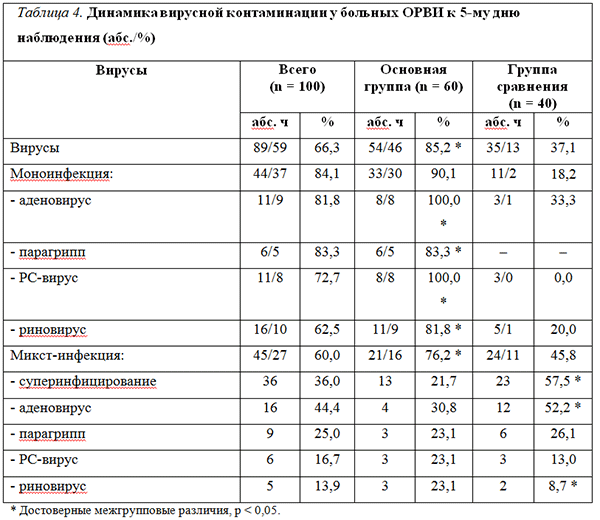
У части детей обеих групп при исследовании смывов из носоглотки после проведенной терапии отмечена контаминация дополнительными вирусами, по-видимому связанная с условиями пребывания детей в стационаре. Суперинфицирование было обнаружено у 36 (36 %) детей, достоверно (p Литература
1. Острые респираторные заболевания у детей: лечение и профилактика (руководство для врачей) / Под ред. А.А. Баранова, Б.С. Каганова, А.В. Горелова. М., 2004. 128 с.
2. Онищенко Г.Г. Государственный доклад “О состоянии санитарно-эпидемиологического благополучия населения в Российской Федерации в 2011 году”. М., 2012. 316 с.
3. Учайкин В.Ф., Руководство по инфекционным болезням. М., 2001. 824 с.
4. Кауфман Р.С. Филдс Б.Н. Патогенез вирусных инфекций // Вирусология 1991. Т. 1. С. 277–89.
5. Иванова В.В., Курбатова Г.П., Камальдинова Э.Г. Этиология, клинические особенности и терапия тяжелых форм острых респираторных заболеваний у детей // Материнство и детство 1992. № 10. С. 8–11.
6. Головачева Е.Г. Клинико-лабораторное обоснование применения иммунокорригирующей терапии при респираторно-синцитиальной вирусной инфекции у детей. Дисс. канд. мед. наук. СПб., 2003. 24 с.
7. Кожевникова Е.Н., Мазуник Н.Н., Горелов А.В. Клинические особенности течения РС-вирусной инфекции у детей первого жизни. Сб. материалов IX Конгресса педиатров России “Актуальные проблемы педиатрии”. М., 2004. 204 с.
8. Garofalo R, Mei F, Espejo R, et al. Respiratory syncyal virus infection of human respiratory epithelial cells up-regulates class 1 MHC expression through the induction of IFN-beta and IL-1 alfa. J-Immunol 1996;6:2506–13.
9. Кожевникова Е.Н., Мазуник Н.Н., Горелов А.В. Особенности циркуляции респираторных вирусов у детей в г. Москве в 2001–2002 и 2002–2003 гг. Сб. материалов X Съезда педиатров России “Пути повышения эффективности медицинской помощи детям”. М., 2005. 233 с.
10. Александров А.В., Джексон А.М., Румянцев А.Г. Анализ механизма модуляции межклеточных молекул адгезии ICAM // Иммунология 1997. № 1. С. 4–12.
11. Prevention and control of influenza. Recommendations of the ACIP. Morbid. Mortal. Wkly Rep 2004;53:RR6.
12. Чешик С.Г Грипп // Детские инфекции 2005. № 4. С. 56–64.
13. Таточенко В.К. Практическая пульмонология детского возраста. М., 2006. 250 с.
14. Legg JP, Jonston SL, Respiratory syncytial virus infection: determinants of disease severity. In Pulm Med 2002;9(6):306–4.
15. Евстропов А.Н. Возбудители острых респираторных вирусных инфекций человека // Клиническая антимикробная химиотерапия 2001. № 1–2. С. 38–41.
16. Савченко А.Ю., Чугаев Ю.П. Влияние анаферона детского на внутрибольничную заболеваемость острыми респираторными вирусными инфекциями у детей раннего возраста, больных туберкулезом // Педиатрия 2008. № 1. С. 129–32.
17. Маянский А.Н. Микробиология для врачей. Н. Новгород, 1999. 400 с.
18. Bartlett JG. Management of respiratory tract infection. 3rd Ed Philadelphia 2001;178–82.
19. Заплатников А.Л. Современные подходы к терапии ОРВИ и гриппа у детей // Медицинский совет 2009. № 3. 37–43.
20. Williams JV, Harris PA, Tollefson SJ, et al. Human metapneumovirus and lower respiratory tract disease in other-wise healthy infants and children. N Engl J Med 2004;350:443–50.
21. Козулина И.С., Самсыгина Г.А., Исаева Е.И., Легкова Т.П. Бокавирус – новый инфекционный агент в этиологии острых респираторных заболеваний в детском возрасте // Журн. педиатрия 2009. Т. 88. № 6. С. 51–4.
22. Чеботарева Т.А. Интерфероновый статус и эффективность Виферона при гриппе и других ОРВИ у детей. Дисс. канд. мед. наук. М., 2000. 22 с.
23. Гатич Р.З., Колобухина Л.В., Исаева Е.И. и др. Эффективность Виферона при гриппе у взрослых больных // РМЖ 2004. № 14. С. 898–902.
24. Зайцева О.В. Новые подходы в комплексном лечении детей с бронхиальной астмой, часто болеющих острыми респираторными инфекциями. М., 2007. 75 с.
25. Chon TW, Bixler S. Interferon-tau: current applications and potential in antiviral therapy. J Interferon Cytokine Res 2010;30(7):477–85.