Лусс Л. В.
Беременность — это нормальный процесс, сопровождающийся глубокими сдвигами различных функций женского организма, направленными на обеспечение потребностей развивающегося плода и резервов, позволяющих ему непрерывно расти и развиваться, и на компенсацию тех физиологических изменений в организме матери, которые при этом происходят.
На течение беременности могут оказывать влияние многочисленные факторы: возраст, наличие сопутствующих заболеваний, характер питания, прием витаминов и микроэлементов, состояние экологии и др.
Целью настоящего обзора является рассмотрение особенностей течения, терапии и профилактики аллергических заболеваний (АЗ) при гестации. Как в общей популяции, у беременных наблюдаются широкая распространенность и ежегодный рост заболеваемости АЗ. По последним данным, частота АЗ среди них колеблется от 5 до 20%, а в промышленных городах и мегаполисах этот показатель еще выше.
При обращении беременной к аллергологу-иммунологу врач прежде всего должен оценить влияние АЗ на течение беременности и развитие плода и влияние беременности на течение АЗ, а также определить тактику ведения АЗ и меры профилактики обострений. Как правило, АЗ не влияют на течение беременности, а беременность не оказывает воздействия на аллергический процесс; более того, у многих пациенток на фоне гестации наступает ремиссия АЗ. Однако у беременных возможно и обострение АЗ. Абсолютно доказано, что наличие АЗ не является противопоказанием для беременности и рождения ребенка. Наблюдая беременную с АЗ, необходимо учитывать анатомо-физиологические особенности функционирования различных органов и систем в разные сроки гестации с целью назначения адекватной терапии и профилактики обострений АЗ.
Контроль течения АЗ при беременности должен проводиться с учетом следующих особенностей, характерных для этого состояния:
– у беременных наблюдаются уплощение диафрагмы и некоторое повышение внутригрудного давления. Однако, несмотря на то, что по мере развития гестации матка оттесняет диафрагму вверх, дыхательная поверхность легких не уменьшается. Это обусловлено тем, что гормоны плаценты способствуют увеличению проходимости воздуха через бронхи за счет их расширения и расширения грудной клетки. Повышение дыхательного объема во время беременности облегчает выведение продуктов газообмена плода через плаценту. В норме число дыханий при гестации составляет 16–18 раз в минуту, т. е. остается на том же уровне, что и до беременности, слегка увеличиваясь лишь к концу гестационного периода. При появлении одышки и других нарушений дыхания у беременной обязательно надо назначить дополнительные обследования;
– при беременности происходят физиологические изменения в эндокринной системе, характеризующиеся увеличением содержания прогестерона в крови, что обеспечивает ряд эффектов, которые необходимы для нормального течения гестации. В частности, прогестерон является антагонистом дезоксикортикостерона и альдостерона — его увеличение опосредованно способствует повышению комплементарной активности и активности пропердиновой системы, расслаблению гладких мышц матки, верхних дыхательных путей и ЖКТ. Однако повышенный уровень прогестерона может оказывать влияние на течение бронхиальной астмы (БА). Возможно и снижение эффективности воздействия кортизола за счет конкурентного связывания прогестерона, альдостерона или дезоксикортикостерона с рецепторами к глюкокортикоидам, что важно учитывать при оценке эффективности ГКС;
– во время беременности отмечаются изменения в функционировании иммунной системы, характеризующиеся снижением иммунных реакций женщины на фоне незрелости антигенной системы плода, а наличие иммунологического барьера, роль которого выполняют плацента, плодные оболочки и околоплодные воды, препятствует отторжению плодного яйца. Кроме того, повышение содержания кортизола, эстрогенов, прогестерона, хорионического гонадотропина во время беременности способствует снижению клеточного иммунитета — возникает состояние физиологической иммуносупрессии;
– нередко у беременных отмечается повышение гастроэзофагеального рефлюкса, что может провоцировать приступ удушья;
– все беременные испытывают дополнительную стрессовую нагрузку на организм. Повышенные психоэмоциональные нагрузки, перепады температуры и т. п. у беременных могут провоцировать заложенность носа и бронхоспазм за счет наличия неспецифической тканевой бронхиальной и назальной гиперреактивности.
Особенности клинического течения
аллергических заболеваний при беременности
Физиологические особенности при гестации, указанные выше, определяют специфику фармакотерапии аллергопатологии у беременных.
Аллергический ринит
Как известно, наряду с обонятельной, важнейшей функцией полости носа является дыхательная функция. Беременные особенно чувствительны к нарушению газообмена и к гипоксии, в связи с чем контроль за симптомами ринита имеет очень важное практическое значение.
У большинства беременных отмечается так называемый ринит беременных, который необходимо дифференцировать с аллергическим ринитом (АР) и другими формами ринита. По приблизительным оценкам, ринитом беременных страдают от 50 до 70% беременных. Считают, что затруднение носового дыхания из-за заложенности носа у них, как правило, обусловливается влиянием прогестерона.
При АР, в отличие от ринитов другой этиологии, основными причинами являются различные аллергены: пыльца растений, бытовые, эпидермальные, пищевые аллергенные факторы. Основные причинно-значимые аллергены, вызывающие АР, желательно выявить до беременности с целью подбора адекватной терапии и профилактики обострений в периоды гестации и лактации. Основные симптомы АР — отек слизистой носа, зуд, ринорею и чихание — беременные переносят более тяжело. Заложенность носа приводит к затруднению носового дыхания и дыханию через рот, что обусловливает сухость слизистых, першение в горле, нарушение сна. При сенсибилизации к бытовым аллергенам отечность слизистой носа и пароксизмы чихания сильнее всего проявляются ночью и по утрам; нередко заложенность носа более выражена с той стороны, на которой спит пациентка. При сезонном АР у беременной все симптомы развиваются в тот же период года, что и до беременности. АР у беременных, как правило, сочетается с неназальными проявлениями аллергии: аллергическим конъюнктивитом, БА и др. При аллергическом конъюнктивите поражение глаз почти всегда двухстороннее и по клиническому течению не отличается от проявлений у других пациентов.
Бронхиальная астма
БА встречается у 2–4% беременных. Имеются данные, что у женщин, вынашивающих мальчиков, обострения БА встречаются реже, чем у женщин, вынашивающих девочек. Как правило, беременность не влияет на клинические проявления БА, более того, у трети беременных отмечается значительное улучшение состояния и достигается стойкая ремиссия БА в течение всей гестации. Однако у 30% беременных, страдающих БА, состояние ухудшается и наблюдаются более частые обострения заболевания. 5,8% беременных с БА нуждаются в госпитализации. Среди беременных с БА 75–85% женщин имеют положительные кожные тесты с бытовыми, эпидермальными, пыльцевыми аллергенами (клещи домашней пыли, шерсть животных, пыльца и плесень).
Более тяжелое клиническое течение БА у части беременных определяется физиологическими особенностями функционирования бронхолегочной системы и наличием повышенной специфической и неспецифической бронхиальной гиперреактивности. Однако последние данные показывают, что у беременных отсутствует повышения реактивность бронхов к естественным медиаторам (метахолину).
Как правило, ухудшение состояния и обострения БА отмечаются с 24–36-й недели беременности. Именно на этом сроке гестации происходят уплощение диафрагмы, некоторое повышение внутригрудного давления за счет растущей матки и рост потребности в кислороде (примерно на 30%). У плода артериальное парциальное давление кислорода (рО2) составляет лишь 1/3 или 1/4 от рО2 взрослого человека, поэтому плод очень чувствителен к гипоксии. Длительная гипоксия может приводить к преждевременно развивающимся регрессивным изменениям ворсинок плаценты, затрудняющим газообмен, и способствовать развитию внутриутробной гипотрофии плода.
При БА средней и тяжелой степени тяжести у 42% беременных необходимо усиление базисной противоастматической терапии. У 40% беременных изменений в стандартной терапии БА не требуется. К сожалению, до настоящего времени встречаются врачи, которые прекращают фармакотерапию или назначают неадекватное лечение БА у беременных. Отсутствие контроля за симптомами БА в период гестации чаще всего приводит к более тяжелому течению БА и развитию гипотрофии и гипоксии плода, преждевременным родам.
У беременных, страдающих тяжелой формой БА (особенно неконтролируемой астмой), как правило, тяжелее протекает токсикоз как первой, так и второй половины беременности. У таких пациенток статистически значимо часто развивается неукротимая рвота, что может приводить к прерыванию беременности.
Доказано, что использование современных противоастматических средств позволяет добиться снижения частоты рождения маловесных детей у беременных с БА до значений, сопоставимых с данными в общей популяции (10 и 7,1% соответственно).
Беременной с БА надлежит измерять пиковую скорость выдоха (ПСВ) дважды в день для раннего выявления нарушений дыхательной функции. Измерения рекомендуется проводить сразу после пробуждения и через 12 часов. Беременная должна знать, что при длительном снижении ПСВ более чем на 20% необходимо обратиться к врачу. Падение ПСВ более чем на 50% от максимального для пациентки уровня требует госпитализации в отделение интенсивной терапии.
Беременные с БА должны выполнять элиминационные мероприятия, включающие как можно более полное устранение аллергенов внутри помещения (шерсть животных, сухой корм для аквариумных рыб, домашняя пыль и др.): удалить ковровые покрытия, использовать непроницаемое для клеща домашней пыли покрытие матраца, стирать постельные принадлежности и шторы в горячей воде, проводить влажную уборку и т. п. Рекомендовано использовать в комнатах очистители воздуха. Беременным категорически запрещается активное и пассивное курение, ухудшающее течение БА. Следует учитывать и другие факторы, провоцирующие приступы БА: резкие запахи, чрезмерные физические нагрузки, пищевые добавки, медикаменты и др.
Аллергодерматозы
Под аллергодерматозами понимаются АЗ кожи, запускаемые иммунными или псевдоаллергическими механизмами. По результатам эпидемиологических исследований в разных регионах Российской Федерации, распространенность АЗ кожи колеблется в широких пределах: от 7 до 50% и более. Среди них у беременных наиболее часто встречаются: атопический дерматит (АтД), крапивница, ангиоотек, контактный дерматит.
Атопический дерматит у беременных. Распространенность АтД у беременных колеблется от 1 до 50%. По наблюдениям различных исследователей, у 25% женщин с АтД во время беременности отмечается ремиссия заболевания, однако у половины беременных, страдающих АтД, происходит обострение болезни, которое они переносят более тяжело. Обострения АтД могут наблюдаться на любом сроке беременности. Их основными причинами являются нарушения в диете, прием медикаментов (витамины, БАД и др.), использование косметических средств, контакт с животными и т. п. Наиболее типичные симптомы АтД у беременных составляют резко выраженный зуд и сухость кожи, приводящие к развитию бессонницы и астеноневротических реакций, а также кожные высыпания. АтД у беременных чаще всего локализуется на коже в области шеи, локтевых сгибов, в подколенных областях; нередко отмечается заболевание в области сосков. Зачастую АтД осложняется вторичной гнойной инфекцией.
Крапивница и ангиоотеки у беременных
Уртикарные высыпания могут появляться на любых сроках беременности; имеют любую локализацию, форму и величину, вплоть до гигантской крапивницы; сопровождаются зудом различной интенсивности. Крапивница может быть острой и хронической рецидивирующей.
В типичных случаях ангиоотеки локализуются на лице, губах, носу, реже на кистях и стопах. Чаще всего провоцирующими факторами крапивницы и ангиоотеков у беременных являются пищевые продукты, медикаменты, инфекция. При наследственном ангионевротическом отеке у беременных возможно повышение частоты обострений заболевания из-за увеличения объема циркулирующей крови и снижения концентрации С1-ингибитора в плазме крови.
Неаллергические поражения кожи. Аллергодерматозы следует дифференцировать с неаллергическими поражениями кожи, к которым относятся почесуха беременных, полиморфная сыпь беременных, PUPP-синдром, зуд беременных.
Почесуха беременных (Prurigo gravidarum) встречается у 2% беременных, чаще на 25–30-й неделе гестации, и характеризуется появлением эритематозных зудящих папул.
Полиморфная сыпь беременных характеризуется возникновением на коже живота в III триместре гестации зудящих отечных эритематозных папул диаметром 1–2 мм, бледнеющих при надавливании, и бляшек. В половине случаев первые высыпания локализуются на стриях. Как правило, такие высыпания возникают у первородящих.
PUPP-синдром (от англ. Pruritic Urticarial Papules and Plaques of Pregnancy — зудящие уртикарные папулы и бляшки беременных) встречается у 0,5% беременных. Характеризуется уртикарными и папулезными высыпаниями, локализуется на коже живота, в области стрий.
Зуд беременных (Pruritis gravidarum) наблюдается у 2,5% беременных во II–III триместрах и отличается наличием выраженного генерализованного зуда различной локализации без патологических элементов на коже. Считают, что в основе патогенеза лежит нарушение функций печени. Избыток эстрогенов подавляет активность глюкуронилтрансферазы печени, в результате нарушается связывание билирубина с глюкуроновой кислотой, развивается холестаз и повышается содержание желчных кислот в сыворотке. Желчные кислоты откладываются в подкожной клетчатке и вызывают зуд. Заболевание исчезает после родов.
Особенности лечения аллергических заболеваний при беременности
Во время беременности необходимо назначать только те препараты, которые не оказывают неблагоприятное влияние на плод. Выделяют несколько видов неблагоприятного воздействия лекарств на плод: эмбриотоксическое (гибель эмбриона и прерывание беременности), тератогенное (развитие врожденных уродств), фетотоксическое (негативные воздействия, не сопровождающиеся развитием тератогенных эффектов).
Все медикаменты имеют различную степень риска влияния на течение беременности и развитие плода.
Категории риска применения лекарственных средств (классификация FDA):
– категория А — тератогенное действие препаратов не было выявлено ни в клинике, ни в эксперименте. Однако следует помнить, что полностью исключить риск тератогенности не позволяют никакие исследования;
– категория В — отсутствовала тератогенность препаратов в эксперименте на животных, однако адекватных клинических данных нет. Или исследования на животных показали неблагоприятное воздействие на плод, но в достаточном количестве исследований с участием беременных женщин не был продемонстрирован риск для плода ни в первом, ни в последующих триместрах беременности;
– категория С — препараты оказывали неблагоприятное действие на плод в эксперименте, но адекватного клинического контроля нет. Или не имеется достаточного количества исследований ни на животных, ни с участием беременных женщин;
– категория D — препараты оказывали неблагоприятное действие на плод в эксперименте, но потенциальная польза от их использования превышает риск неблагоприятного действия на плод;
– категория Х — препараты с тератогенностью, доказанной в эксперименте и клинике.
По современным требованиям в инструкции по применению лекарственного средства должно указываться, к какой категории риска оно относится.
Основными целями лечения АЗ у беременных являются: купирование симптомов заболевания или перевод в состояние максимальной безопасности для матери и плода во время беременности и родов и сохранение нормального функционирования дыхательной, сердечно-сосудистой и других систем организма, снижение частоты и тяжести обострений АЗ.
Фармакотерапия аллергического ринита при беременности
При терапии АР во время беременности назначаются только те препараты, которые имеют разрешение на применение у беременных, указанное в инструкции по применению.
К лекарственным средствам, используемым для лечения АР и разрешенным к применению у беременных, относятся:
– препараты кромоглициевой кислоты;
– антигистаминные препараты (АГП) местного действия (левокабастин, азеластин);
– топические (назальные) ГКС (НГКС).
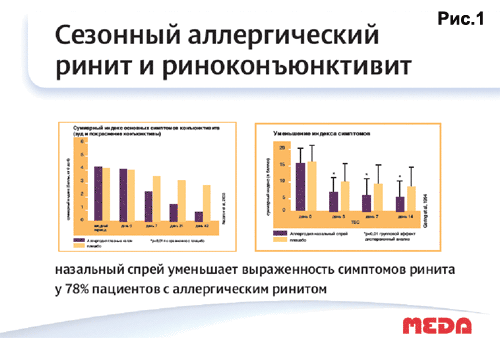
АГП местного действия азеластин (Аллергодил) показал высокую эффективность при АР и аллергическом конъюнктивите (рис. 1. Эффективность азеластина при сезонном аллергическом рините и риноконъюнктивите).
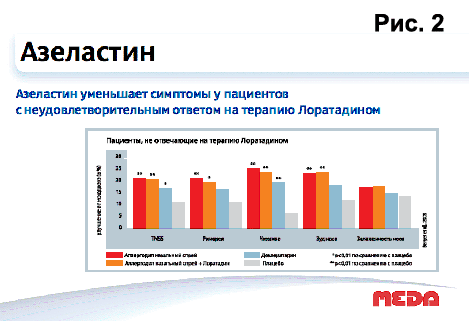
Азеластин — производное фталазинона. Он является селективным H1-гистаминоблокатором, оказывает антигистаминное, противоаллергическое действие, снижает проницаемость капилляров и экссудацию, стабилизирует мембрану тучных клеток и препятствует высвобождению из них биологически активных веществ (гистамин, серотонин, лейкотриены, фактор, активирующий тромбоциты, и др.), вызывающих бронхоспазм и способствующих развитию ранней и поздней стадий аллергических реакций и воспаления. Азеластин по эффективности не уступает препаратам системного действия, например лоратадину (рис. 2. Сравнительная эффективность азеластина при сезонном аллергическом рините). При местном применении системное действие азеластина незначительное.
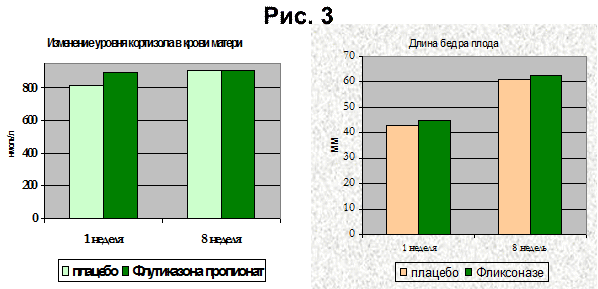
К наиболее эффективным препаратам, воздействующим на все звенья развития АР, относятся локальные НГКС. Безопасность НГКС у беременных была доказана в ряде клинических исследований. Прием флутиказона пропионата (ФП) в период гестации не оказывал побочного воздействия на организм матери и течение беременности (E. K. Ellegard, 2001) (рис. 3).
При тяжелой форме АР возможна комбинация азеластина и НГКС, например ФП (Фликсоназе). Препараты потенцируют действие друг друга и обладают более высокой эффективностью, чем каждый из них в отдельности (рис. 4. Эффективность комбинированной терапии при тяжелой форме аллергического ринита).
Терапия бронхиальной астмы у беременных
Оптимизированное лечение БА у беременных включает объективную оценку легочной функции у матери и плода, контроль и, по возможности, устранение неблагоприятных факторов окружающей среды, адекватную фармакотерапию, образовательные программы.
Все беременные должны иметь письменный план ведения с указанием медикаментов, необходимых в соответствии с ПСВ, а также с рекомендациями по лечению при снижении этого показателя. За основу берется максимальная для пациентки величина ПСВ: пациентка должна быть проинформирована о пошаговой терапии при преходящем снижении ПСВ на 20% от этого уровня. Необходимо объяснить также, что исходы беременности ухудшаются только при плохом контроле БА. При беременности следует отдавать предпочтение ингаляционным формам введения препаратов, чтобы снизить системный эффект и воздействие на плод. Рекомендуется использование небулайзера (или спейсера) для улучшения рассеивания препарата в легких и снижения местного воздействия стероидов на слизистую оболочку ротовой полости, уменьшения всасывания через нее и сведения к минимуму системного эффекта. Дозы препаратов должны быть такими же, как и до беременности.
Фармакотерапия БА включает:
– короткодействующие ?2-агонисты. Монотерапию ?2-агонистами длительного действия использовать не рекомендуется. По последним данным, применение этих препаратов приводит к увеличению летальности от БА. Их следует назначать в комбинации с адекватными дозами ингаляционных ГКС (ИГКС);
– ингаляционные антихолинолитики — ипратропия бромид (Атровент). Результаты недавних исследований показали, что ипратропия бромид может усиливать бронхорасширяющее действие ?2-агонистов при ведении острого приступа астмы. Отсутствие тератогенного эффекта у ипратропия бромида подтверждено исследованиями на животных, однако данных по его применению у беременных недостаточно. При ингаляционном введении препарат плохо всасывается слизистой бронхиального дерева и, следовательно, оказывает минимальное воздействие на плод;
– стабилизаторы тучных клеток — кромоглициевая кислота (Интал и др.), недокромил натрия (Тайлед). Лекарственные средства этой группы используются при легком течении БА, когда принято решение не применять ИГКС. Для лечения острых приступов БА они не применяются. Данные, полученные на животных и у беременных, свидетельствуют об отсутствии тератогенности у этих препаратов. Они не всасываются через слизистую оболочку желудка, и та часть, которая попадает в желудок, выделяется с каловыми массами. Обладают высоким профилем безопасности. Считается, что при беременности предпочтительно использовать препараты кромоглициевой кислоты;
– ИГКС — беклометазона дипропионат, ФП, будесонид. ИГКС снижают риск наступления приступов, частоту госпитализации на 80% и улучшают функцию дыхания. Только у 4% беременных, получавших ИГКС с первых недель беременности, развивался острый приступ БА (у тех, кто не получал ИГКС, приступы встречались в 17% случаев). Наиболее часто при БА у беременных используется беклометазон. Применение беклометазона и будесонида считается предпочтительным в связи с тем, что их действие при беременности изучено наиболее полно. Безопасность применения ФП при беременности окончательно не установлена, однако минимальная абсорбция при ингаляционном введении и установленная безопасность других ИГКС делают его применение оправданным;
– системные ГКС (СГКС) применяются для лечения БА только при тяжелой степени заболевания и по жизненным показаниям. Считают, что СГКС не обладают тератогенным эффектом. Преднизолон и гидрокортизон не переходят через плаценту, так как разрушаются ее ферментами. Влияние даже высоких доз этих препаратов на гипоталамогипофизарно-надпочечниковую систему плода минимально. Тем не менее показано повышение в 2–3 раза частоты встречаемости расщелины верхней губы и нёба у новорожденных при приеме СГКС с I триместра беременности. Существуют данные, что проведение более чем двух курсов СГКС для антенатальной профилактики синдрома дыхательных расстройств может быть связано с повышенным риском повреждения головного мозга недоношенного плода. Об этом следует информировать пациентку при необходимости введения больших доз ГКС в поздние сроки беременности;
– метилксантины. Внутривенная форма аминофиллина — теофиллин не обладает тератогенными свойствами. Его безопасность продемонстрирована на беременных во II и III триместрах. Метаболизм препарата претерпевает изменения при беременности, поэтому для подбора оптимальной дозы следует оценивать его концентрацию в крови (допустимая — 8–12 мкг/мл). Теофиллин относится к медикаментам второй и третьей линии при лечении БА; при остром приступе БА его применение неэффективно.
Антагонисты лейкотриенов (зафирлукаст, монтелукаст и зилеутон) в настоящее время для лечения приступов БА при беременности не используются ввиду недостаточности данных об их безопасности.
Лечение аллергодерматозов у беременных
При лечении АтД у беременных следует обращать внимание на устранение триггерных факторов, назначение адекватной наружной терапии и адекватной фармакотерапии. Фармакотерапия при АтД у беременных включает использование АГП и, в тяжелых случаях, ГКС.
Среди АГП у беременных в основном используют наружные средства, например Диметиндена малеат (Фенистил-гель). Диметиндена малеат — производное фениндена, является антагонистом Н1-гистаминовых рецепторов. Системная биодоступность активного вещества составляет 10%. Во время лечения препаратом следует избегать длительной инсоляции, предотвращать попадание геля в глаза. Не рекомендуется применение геля на обширных участках кожи.
АтД практически всегда сопровождается респираторными проявлениями аллергии, как правило, в виде АР и аллергического конъюнктивита. В этих случаях рекомендуется применять локальный АГП азеластин и его комбинации с НГКС.
Важнейшая роль в стратегии комплексного лечения АтД отводится наружной терапии, поскольку при АтД изменяются свойства кожи как многофункционального органа: нарушаются барьерная функция за счет эпидермальной гиперплазии рогового слоя (трансэпидермальная потеря влаги), функция потовых и сальных желез (себостаз, псевдогидроз, накопление пота под роговым слоем); накапливаются иммунные комплексы, комплемент, эозинофильные и нейтрофильные лейкоциты и продукты их деструкции в эпидермисе, базальной мембране, сосудах дермы; нарушается микро- и макроциркуляция (парадоксальная сосудистая реакция, тенденция к сужению мелких сосудов и перфузии капилляров сосочкового слоя, в том числе за счет гиперкоагуляции и патологии фибринолиза). Наружная терапия при АтД воздействует на основные клинические эффекты: устраняет зуд и кожные проявления аллергии, защищает кожу от повреждающих воздействий окружающей среды, восстанавливает поврежденный эпидермис, устраняет вторичную инфекцию.
Наружная терапия АтД при беременности включает различные местные средства, обладающие смягчающим, увлажняющим, кератолитическим, антибактериальным, противогрибковым и другими свойствами.
У беременных используются нефторированные топические ГКС (Локоид, Элоком, Адвантан) в монотерапии или в комбинации с противовоспалительными средствами (Элидел) как во время обострения (не более 10 дней), так и в период ремиссии, а также осуществляется специальный уход за кожей.
В экспериментальных исследованиях при местном применении Элидела прямого или опосредованного повреждающего действия на течение беременности, развитие плода, течение родов и постнатальное развитие потомства не выявлено, однако исследований у беременных недостаточно, поэтому применять препарат следует строго по показаниям.
Среди современных увлажняющих средств высокой эффективностью обладают Локобейз® Рипеа и Локобейз® Липокрем. Локобейз® Рипеа отличается самым высоким содержанием липидов; имеет в своем составе эссенциальные липиды в соотношении, оптимальном для восстановления барьерной функции кожи; содержит наночастицы парафина; повышает эффективность эссенциальных липидов; обладает доказанной способностью предупреждать повреждение, ускорять восстановление кожного барьера, доказанной эффективностью в контроле симптомов АтД и снижении потребности в стероидах. Может использоваться на обширных участках кожи. Длительность его увлажняющего действия составляет до 24 часов.
Локобейз® Липокрем используется для профилактического ухода за сухой кожей, подверженной длительному и/или частому воздействию неблагоприятных факторов внешней среды (идеально подходит для больших участков кожи и частого использования: может применяться от 1 до 4 раз в день в зависимости от необходимости).
Лечение гнойных осложнений АтД у беременных: в основном используют антибактериальные средства в составе местных лекарственных форм (мази, гели, кремы).
Антибиотики: разрешается применение макролидов, цефалоспоринов. Абсолютно противопоказаны тетрациклины и аминогликозиды (не только системного действия, но и в составе местных лекарственных форм).
Общие рекомендации по лечению аллергических заболеваний у беременных
Беременные с АЗ нуждаются в обязательном динамическом наблюдении, контроле ФВД и оценке эффективности и безопасности проводимой терапии АЗ для беременной и плода. Предусматривается плановое проведение консилиума в составе аллерголога-иммунолога, акушера, а при необходимости и других специалистов с целью определения тактики лечения и профилактики обострений АЗ во время беременности.
Профилактика и лечение острых респираторных вирусных инфекций у беременных
Алгоритм профилактики и лечения ОРВИ у беременных, независимо от наличия или отсутствия у них аллергии, включает реабилитационные и противоэпидемические мероприятия, санацию носоглотки (совместно с лор-врачом), элиминацию микрофлоры со слизистых (Аква Марис, Физиомер, Салин), применение местных противовирусных средств (капли, мази, гель Виферон), интерферонов (ИФН, исключая препараты для парентерального введения), индукторов ИФН.
При вирусных инфекциях среди ИФН только Виферон, согласно инструкции по применению, можно использовать с 14 недель беременности.
В настоящее время Виферон выпускается в следующих лекарственных формах, которые можно использовать при беременности:
Виферон®, суппозитории ректальные, содержащие:
– 150 000 МЕ ИФН человеческого рекомбинантного альфа-2 и комплекс антиоксидантов;
– 500 000 МЕ ИФН человеческого рекомбинантного альфа-2 и комплекс антиоксидантов;
– 1 000 000 МЕ ИФН человеческого рекомбинантного альфа-2 и комплекс антиоксидантов;
– 3 000 000 МЕ ИФН человеческого рекомбинантного альфа-2 и комплекс антиоксидантов;
– Виферон®, гель для местного применения, содержащий ИФН человеческий рекомбинантный альфа-2 и комплекс антиоксидантов. Противовирусная активность препарата составляет не менее 36 000 МЕ/мл;
– Виферон®, мазь для местного применения, содержащая 40 000 МЕ/г ИФН человеческого рекомбинантного альфа-2 и комплекс антиоксидантов.
Высокий профиль безопасности позволяет использовать Виферон в лечении различных инфекций (табл.).
Таблица
Рекомендованные схемы лечения инфекций у беременных с применением Виферона
| Диагноз | Схема лечения |
| ОРВИ | Виферон® 500 000 МЕ 2 р/сут. 7 дней, далее 6 свечей в режиме 2 р/сут через день |
| Вирусные гепатиты | Виферон® 500 000 МЕ, 2 р/сут. 10 дней, далее 3 р/нед. до родоразрешения.Алгоритм профилактики вертикальной трансмиссии включает лечение препаратом Виферон® до беременности и с 30-й недели беременности |
| Вирус папилломы человека,герпес-вирусные инфекции | Виферон® 500 000 МЕ во II триместре беременности (начиная с 14-й недели) 2 р/сут. 10 дней, далее 2 р/сут. дважды в неделю 10 дней. Через 4 недели проводятся профилактические курсы препаратом Виферон® 150 000 МЕ 2 р/сут. 5 дней. Профилактический курс повторяют каждые 4 недели. При необходимости возможно проведение лечебного курса перед родами |
| Хламидийные инфекции | При неосложненном течении беременности Виферон® 150 000 МЕ 2 р/сут. 5 дней, далее 2 р/сут. через день в течение 5 дней. Терапию препаратом Виферон® сочетают с курсом этиотропной терапии. При наличии клинико-лабораторных симптомов внутриутробной инфекции, необходимости проведения повторных курсов, сопутствующем гестационном пиелонефрите Виферон® назначают по 500 000 МЕ 2 р/сут. 10 дней, далее 10 свечей в режиме 2 р/нед. |
Включение Виферона в комплексную терапию ОРВИ у беременных позволяло в 1,5 раза снизить число осложнений со стороны дыхательных путей (А. К. Мещерякова, М. П. Костинов), а у больных с БА в — 4 раза снизить частоту эпизодов ОРВИ и в 3,4 раза сократить частоту эпизодов БА, связанных с ОРВИ (О. В. Зайцева, Г. А. Самсыгина).
При рецидивирующей герпес-вирусной инфекции лечение Вифероном позволяет в 2 раза уменьшить частоту рецидивов генитального герпеса, в 3 раза — общее число случаев внутриутробной инфекции; снизить угрозу прерывания беременности, многоводия, маловодия, гестозов; в 2 раза сократить постнатальные инфекции (В. И. Краснопольский, Т. Г. Тареева).
Аллерген-специфическая иммунотерапия и беременность
При назначении АСИТ необходимо предупредить пациентку, чтобы она не планировала беременность на период ее проведения. Беременность не является противопоказанием для проведения АСИТ: если беременность возникла на фоне АСИТ, рекомендуется продолжить лечение. Однако беременным АСИТ не назначается.
Рекомендуемая литература:
1. Аллергология. Клинические рекомендации / Гл. ред. Р. М. Хаитов, Н. И. Ильина. М.: ГЭОТАР-Медиа, 2008. 227 с.
2. Атопический дерматит. Рекомендации для практических врачей: Российский национальный согласительный документ по атопическому дерматиту / Под общ. ред. Р. М. Хаитова, А. А. Кубановой. М., 2002. 191 с.
3. Гурьев Д. Л. Ведение и родоразрешение беременных с заболеваниями легких: Метод. рекомендации / Д. Л. Гурьев, М. Б. Охапкин, М. В. Хитров. Ярославль: изд-во ЯГМА, 2007.
4. Клиническая аллергология. Руководство для практических врачей / Под ред. Р. М. Хаитова. М.: МедПресс-информ, 2002. 624 с.
5. Ellegard E. K. Fluticasone propionate aqueous nasal spray in pregnancy rhinitis / E. K. Ellegard, M. Hellgren, N. G. Karlsson // Clin. Otolaryngol. 2001. Vol. 26. № 5. P. 394–400.