Папилломавирусная инфекция (ПВИ) является одной из наиболее распространенных антропонозных вирусных инфекций. Более 50% сексуально активного населения мира в течение жизни инфицируется вирусом папилломы человека По мнению ряда исследователей, оценка экспозиции ВПЧ-инфекции в популяции вплоть до 80%, по-видимому, верна.
За последнее десятилетие число инфицированных ВПЧ в мире увеличилось более чем в 10 раз. Возросла частота папилломавирусных инфекций у детей, что рассматривается как результат переноса ВПЧ-инфекции от родителей к детям.
Проблема диагностики и лечения заболеваний обусловленных и ассоциированных с вирусами папилломы человека (ВПЧ) в последние годы привлекает внимание исследователей различных специальностей многих стран в виду их высокой контагиозности, широкого распространения и отмеченной тенденции к росту, а также доказанной онкогенности ВПЧ.
Считается, что распространенность генитальных бородавок составляет около 1% и менее чем у 10% развиваются поддающиеся обнаружению субклинические ВПЧ-индуцированные поражения шейки матки. Длительное существование аногенитальных бородавок оценивается в общей популяции приблизительно в 2%, но среди сексуально активных молодых женщин документирована распространенность 19%.
Кондиломы половых органов, вызываемые вирусом папилломы человека (ВПЧ), являются одним из наиболее распространенных заболеваний, передающихся половым путем. За последнее десятилетие количество инфицированных больных во всем мире увеличилось более чем в десять раз, достигнув эпидемического уровня. Проблемы диагностики и лечения заболеваний, обусловленных и ассоциированных с ВПЧ-инфекции, привлекает внимание исследователей многих стран и различных специальностей ввиду высокой контагиозности и тенденции к росту частоты данной патологии, а также способности ВПЧ инициировать злокачественные процессы нижних отделов половых путей женщины. И хотя существование болезней, связанных с ПВИ, было известно в течение столетий, только в последние два десятилетия было выявлено клиническое многообразие и значительные показатели болезненности и смертности, ассоциированные с ВПЧ-инфекцией.
Вполне естественно, что эпидемия ВПЧ-инфекции у взрослых не могла не отразиться на показателях распространенности этой инфекции и у детей. Именно поэтому заболеваемость аногенитальными папилломами (бородавками) у детей увеличивается. А данные современных методов обследования показали, что папилломавирусные поражения у детей и подростков связаны с теми же типами ВПЧ, что и у взрослых.; причем в силу физиологических особенностей и незрелости защитных механизмов дети и подростки более уязвимы, чем взрослые.
Классификация ВПЧ-инфекции и ВПЧ-ассоциированных заболеваний принято проводить по Handley J . M ., Dinsmore W . (1994). Ниже представлено в графическом виде такое подразделение, которое достаточно удобно для клинического использования. Авторы, основываясь как на собственных, так и на литературных данных, предложили в 1994 году классификацию форм ВПЧ-инфекции и ассоциированных с ВПЧ-инфекцией заболеваний. Было предложено разделить все проявления ВПЧ-инфекции на клиническую (видимые невооруженным глазом проявления, или невидимые, но при наличии соответствующей симптоматики), субклиническую и латентную форму.
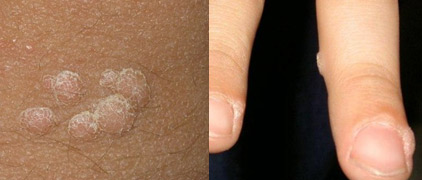
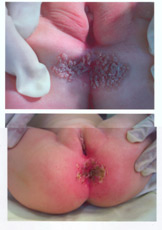
К клинической форме аногенитальной ВПЧ-инфекции были отнесены аногенитальные бородавки: вульгарные бородавки, остроконечные кондиломы, плоские кондиломы, инвертированные, или эндофитные, кондиломы.
Выделяют также папиллярные разновидности кондилом с выраженным экзофитным ростом, к своеобразным вариантам остроконечных кондилом относят бовеноидный папулез и гигантскую кондилому Бушке-Левенштейна- К этой группе относят и верруциформную дисплазию Левандовского-Лютца, в основе которой лежат локальмые и генетические нарушения, ассоциированные с ВПЧ-инфекцией. Остроконечные кондиломы — наиболее характерное проявление аногенитальной ВПЧ-инфекции. Они представляют собой фиброэпителиальные образования на поверхности кожи и слизистых на тонкой ножке, реже — на широком основании в виде одиночного узелка, либо в форме множественных выростов, напоминающих цветную капусту или петушиные гребни. Поверхность кондилом покрыта многослойным плоским эпителием и нередко кератинизирована. В подлежащей строме располагаются сосуды. Возникающие в ряде случаев в строме воспаление, расстройство микроциркуляции и отек способствуют присоединению вторичной инфекции. Локализация аногенитальных кондилом может быть различной. В первую очередь это места возможной мацерации и: малые половые губы, влагалище, шейка матки, устье уретры, клитор, область ануса, а также прилегающие кожные покровы. Кондиломы уретры обычно возникают как осложнение генитальных бородавок на наружных половых органах и чаще всего локализуются в дистальной части уретры.
В соответствии с гистопатологическими характеристиками кондиломы могут быть разделены на 3 основные группы: пролиферативные (фаза роста), с наличием вирусной репликации и регрессивные (персистирующие).
К субклиническим формам относят проявления ВПЧ-инфекции, не сопровождающиеся симптомами и видимыми изменениями, выявляемые только кольпоскопически и/или цитологически или при гистологическом исследовании. При этом морфологические изменения, сопровождающиеся клинической симптоматикой, относят к клиническим формам. Морфологические изменения шейки матки, вызываемые ВПЧ, представляют собой спектр предраковых поражений, которые, в свою очередь, обозначаются как цервикальная интраэпителиальная неоплазия ( cervical intraepithelial neoplasia — CIN ) или дисплазия. К латентным формам относят случаи, при которых морфологические или гистологические изменения отсутствуют, но обнаруживается ДНК ВПЧ.
Методы диагностики ПВИ могут быть разделены на классические, включая осмотр аногенитальной области, цитологический метод гистологическое исследование биоптатов, кольпоскопию, определение антител к ВПЧ и современные методы, подразделяющиеся на неамплификационные: и амплификационные: Hybrid Capture .
В происхождении и росте распространенности ВПИ считается весьма важной роль предрасположенности, точнее, так называемого неблагоприятного семейного «фона». В исследованиях Handley Д. et al . из 42 детей с аногенитальными бородавками у 10 (23,8%) имелся по крайней мере один взрослый член семьи с аногенитальными бородавками, у 13 (36,9%) — с другими аногенитальными инфекциями или заболеваниями, передающимися половым путем, и у 23 (62,2%) у кого-либо из членов семьи наблюдалась цервикальная интраэпителиальная неоплазия ( CIN , или ЦИН). У 47,6% детей кто-либо из членов семьи имел негенитальные бородавки. В другом исследовании у 50% матерей была субклиническая форма цервикальной папилломовирусной инфекции; только у одного взрослого мужчины была субклиническая папилломавирусная инфекция полового члена без сопутствующих аногенитальных бородавок. У 42,8% один взрослый в семье или более также имел аногенитальные бородавки, у 28,6% детей и у 8,3% членов семей наблюдались негенитальные бородавки; у 42,8% детей у одного или более взрослых в семье имелись обыкновенные кожные бородавки.
И другие исследователи полагают, что, попадая в организм, ВПЧ не всегда приводит к развитию заболевания. Это происходит лишь при наличии предрасполагающих факторов, к которым относятся высокая сексуальная активность (раннее начало половой жизни, большое количество партнеров, частые половые контакты); наличие партнеров, имевших контакты с женщиной, болеющей раком шейки матки или аногенитальными кондиломами; другие заболевания, передаваемые половым путем; молодой возраст; курение; алкоголь; беременность; эндометриоз; авитаминоз и др. Полагают, что развитие вирусной инфекции происходит на фоне изменений в иммунной системе организма, что обусловливает необходимость иммунокоррекции при ВПЧ-инфекции.
В концепции факторов риска при папилломавирусной инфекции у подростков и молодых женщин чаще выделяют поведенческие факторы риска (раннее начало половой жизни, большое число половых партнеров, а также большое число половых партнеров у полового партнера), тогда как биологические факторы определены не столь точно, но в целом известно, что подростки более подвержены ПВИ, чем взрослые, что считается связанным с неадекватной продукцией цервикальной слизи и незрелостью местных барьерных механизмов защиты, а также относительно большей областью цервикальной эктопии у подростков (наличие цервикальной эктопии коррелирует с распространенностью ВПЧ-инфекции), незрелостью иммунного ответа и большей подверженности микротравмам при сексуальном контакте.
Особенно большое значение придается состоянию местного и системного иммунитета, играющего ключевую роль в исходах аногенитальной ВПЧ-инфекции. Ключевую роль в контроле ВПЧ-инфекции, сопровождающейся образованием бородавок, играет, по-видимому, не гуморальное, а клеточное звено иммунитета, хотя установлена выработка секреторных sIgA против капсидных антигенов ВПЧ. Это предположение о ведущей роли клеточного иммунитета подтверждается при исследовании пациентов с иммунологической недостаточности различной природы. Известно, что при иммуносупрессии, особенно при трансплантации органов или ВИЧ-инфекции, риск ВПЧ-инфекции повышается, что, возможно, обусловлено Т-клеточной дисфункцией, нарушением секреции цитокинов и другими механизмами.
Поскольку вирус эпителиотропен, большое значение придается системе местной защиты: барьерной функции эпителия, гуморальным (лизоцим, иммуно-глобулины, интерлейкины, интерфероны, ростовые факторы) и клеточным (Т- и В-лимфоциты, макрофаги, клетки Лангерганса). Изучаются также роль антиген-презентирующих клеток в индуцировании Т-зависи-мого ответа на ВПЧ-инфекцию, а также механизмы ускользания вируса от контроля иммунной системы, приводящего к персистированию инфекции и возможности злокачественной трансформации поражений. С улучшением понимания этих механизмов связывают надежду на разработку новых стратегий профилактики и лечения ПВИ, в том числе создание профилактических и лечебных вакцин.
Как упоминалось выше, с незрелостью систем местной защиты связывают тот факт, что подростки более подвержены ПВИ, чем взрослые. Для ПВИ детского возраста немаловажен тот факт, что у девочек в возрасте с 3-4 недель до 7-8 лет при любых вульвовагинитах и дисбиозах влагалища отмечается тенденция к ярко выраженному воспалению, обширным поражениям, переходом воспаления на область промежности, паховых и пахово-бедренных складок, возможно даже развитие — эрозивных форм. Это связано с пребыванием в состоянии «гормонального покоя» и незрелостью местных механизмов защиты, а усугубляется нарушением правил гигиенического ухода за ребенком (слишком частое мытье, подмывание с применением шампуней, гелей, пены, недостаточное выполаскивание нижнего белья после стирки синтетическими моющими средствами, излишнее укутывание и т.д. Такая особенность течения воспалительных изменений способствует дальнейшему нарушению барьерной функции кожи и слизистых аногенитальной области, что делает воспалительные изменения одним из факторов риска развития ВПЧ-инфекции и способствует росту распространенности ВПЧ-инфекции в препубертатном возрасте.
Изучение сложного механизма взаимодействия вируса и макроорганизма на системном и локальном уровнях еще продолжается, и многие данные противоречивы. Наиболее изучено значение интерферонов в патогенезе ВПЧ. Это гетерогенный класс белков, обеспечивающих неспецифическую противовирусную защиту, способных подавлять репродукцию микроорганизмов и оказывать иммуномодулирующий и антипролиферативный эффект. Результаты исследований говорят о том, что развитие ПВИ протекает на фоне сложных изменений в системе интерферонов, что явилось основанием для разработки комплексной терапии ВПЧ-инфекции.
Принципиально лечение аногенитальных ВПЧ-поражений направлено либо на разрушение папилломатозных очагов тем или иным методом, либо на стимуляцию противовирусного иммунного ответа, либо на сочетание этих подходов.
Большинство исследований отмечают высокую эффективность комбинированных методов лечения: механическое или химическое удаление и местного применения интерферонов; удаление + местные интерфероны+ инъекционно или ректально интерферон, в ряде случаев получены данные о его высокой эффективности при хорошем уровне доказательности.
Особо отмечена эффективность системного применения интерферонов при резистентных упорно рецидивирующих аногенитальных бородовках (полная эффективность 43-69%). При системном применении инъекционных интерферонов обычно наблюдаются гриппоподобный синдром, боли в суставах, головная боль, могут отмечаться диарея и даже галлюцинации.
Страницы: 1 2




